Autori:
Dr. Nazario Russo
Professore a contratto – Università degli Studi di Cagliari
Dr. Davide Montisci
Professore a contratto – Università degli Studi di Cagliari
Dr. Giacomo Coppola
Professore a contratto – Università degli Studi di Cagliari
Dr. Massimiliano Ciaravolo
Professore a contratto – Università degli Studi di Cagliari
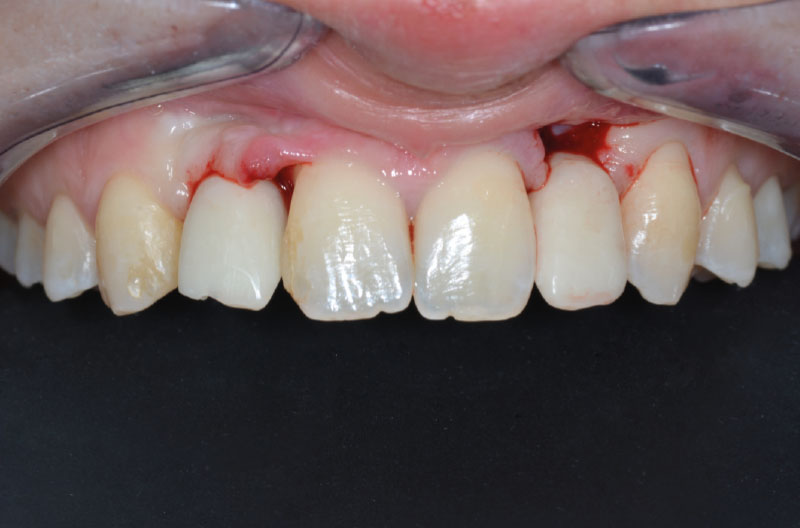
Questo case report tratta l’agenesia di due incisivi laterali superiori risolta con l’inserimento di due impianti. La gestione implantoprotesica di questi casi rappresenta sicuramente una delle sfide più complesse per l’implantologo e il protesista, sia per l’esigenza estetica di ripristinare un elemento dentale nel settore frontale sia per l’esigua disponibilità di osso in senso mesio-distale e in senso vestibolo-palatale. Il caso clinico documentato di seguito presenta tutte le difficoltà caratteristiche dell’approccio chirurgico all’agenesia dei laterali, la tipologia parodontale sottile e l’accentuata angolazione del tavolato osseo, come si evince dalla TC Cone Beam (CBCT) pre-operatoria, rendendo complesso l’inserimento corretto degli impianti e la gestione dei tessuti molli.
La paziente di sesso femminile, non fumatrice, di anni 21, in buono stato di salute generale, è stata trattata ortodonticamente presso il nostro Reparto di Ortodonzia, per l’agenesia dei laterali superiori. Il piano di trattamento prevedeva l’apertura degli spazi per la necessità di sostituire gli incisivi laterali agenesici, e soprattutto una buona gestione degli spazi interradicolari, presupposto indispensabile per l’inserimento corretto di impianti in zone frontali estetiche. A fine trattamento e in fase di contenzione si esegue un esame ortopantomografico per essere sicuri del corretto posizionamento delle radici, soprattutto degli elementi contigui l’agenesia, e successivamente si decide di sostituire gli elementi mancanti con due impianti.
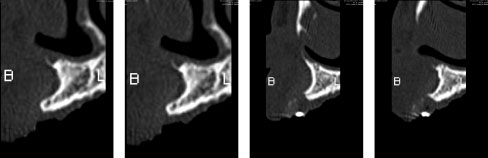
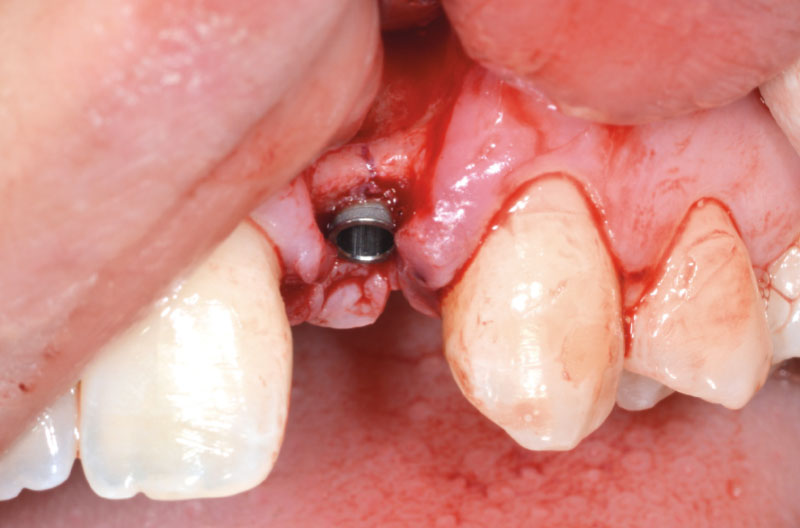
La CBCT pre-operatoria rivelava una sfavorevole anatomia della cresta alveolare residua, una scarsa disponibilità ossea nelle tre dimensioni dello spazio e, soprattutto, un’accentuata concavità della corticale vestibolare tale da conferirle il classico aspetto a clessidra. Le condizioni anatomiche della paziente risultavano ideali per inserire un impianto XCN® Narrow Ø 2,9 per 12 mm, inizialmente, solo in zona 12 e di sommergerlo per valutare, a distanza, l’avvenuta osteointegrazione e l’assenza di segni clinici obiettivi e sintomatologia oggettiva negativa.
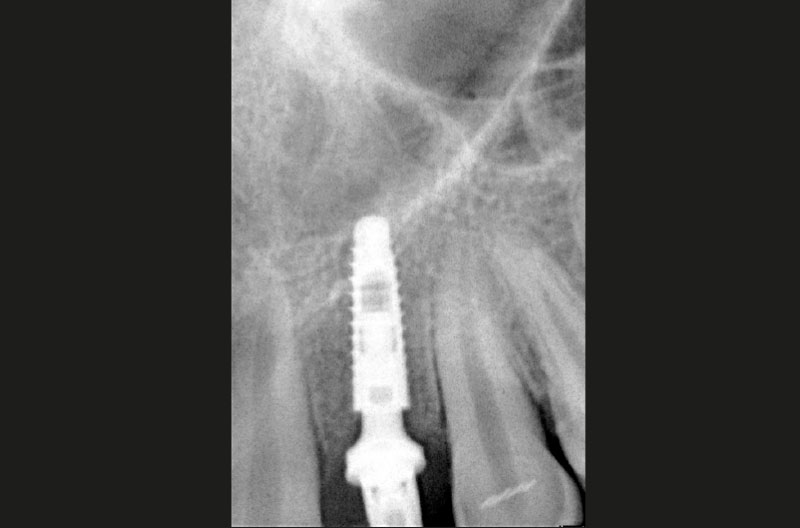
A distanza di quattro mesi, si decide di intervenire anche in zona 22 e, forti del successo precedente, si procede con l’inserimento di un impianto a carico immediato utilizzando il nuovo ExaConnect. Purtroppo anche in zona 22, le sezioni cross della CBCT (Fig. 1) mostravano una scarsa quantità di osso e una marcata angolazione delle due corticali tali da rendere difficoltoso l’inserimento di un impianto anche di piccolo diametro.
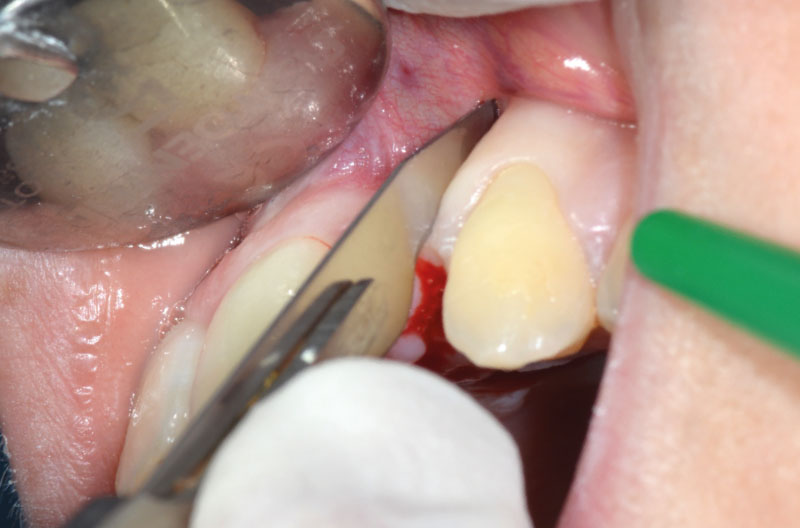
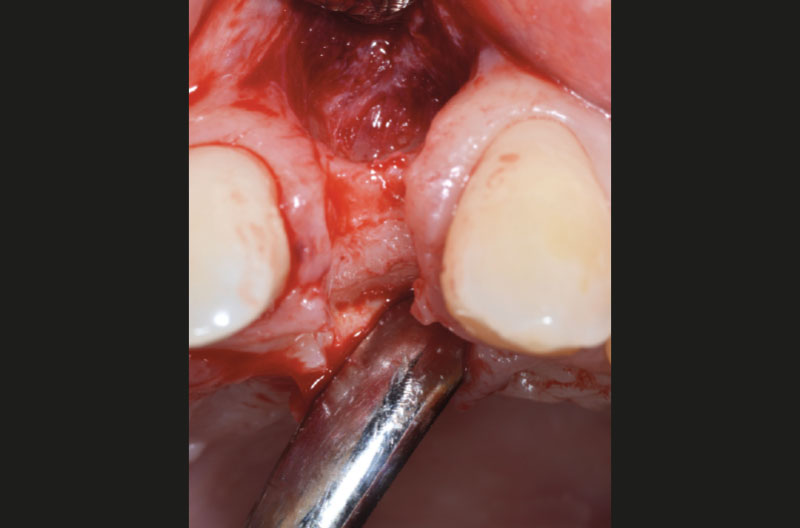
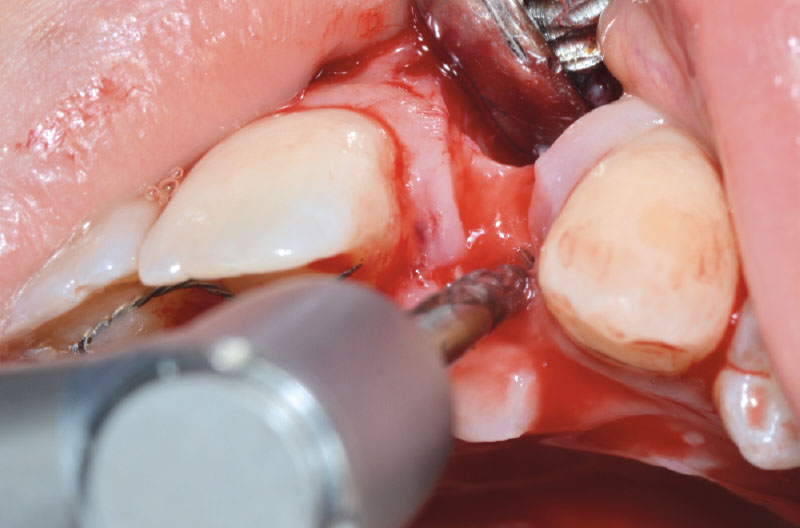
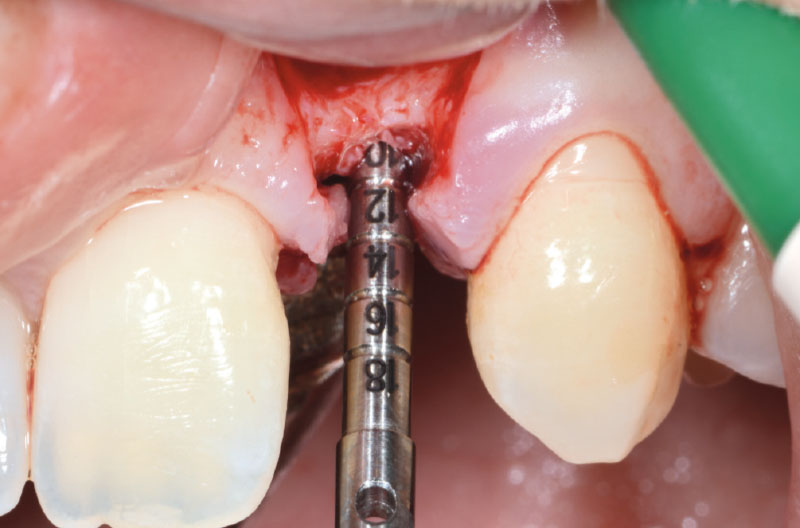
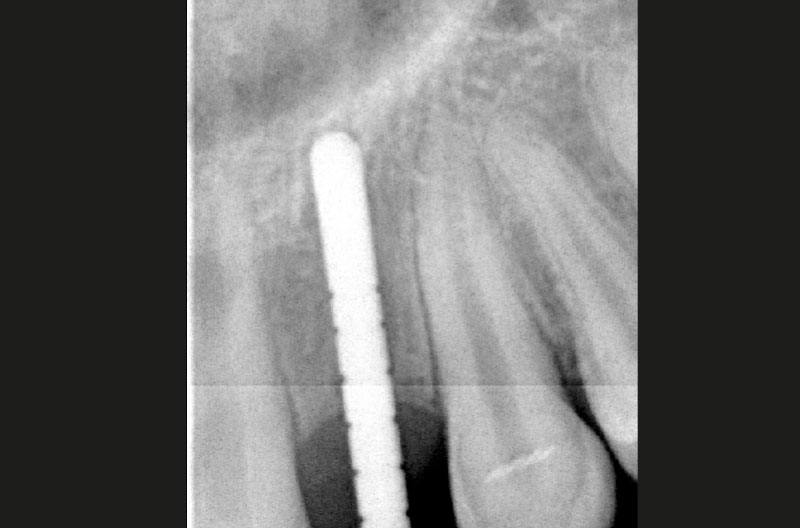
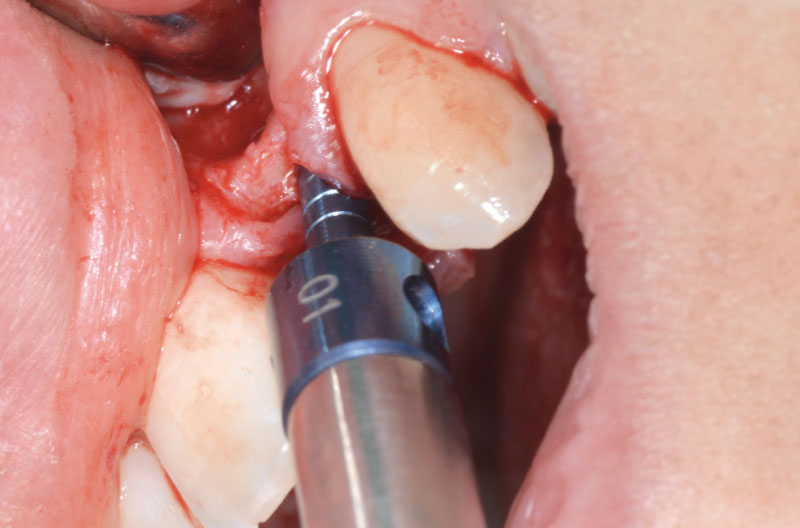
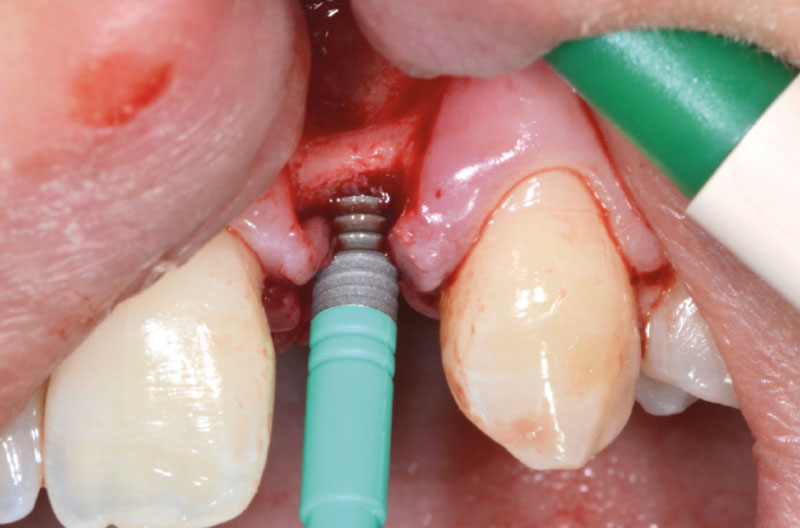
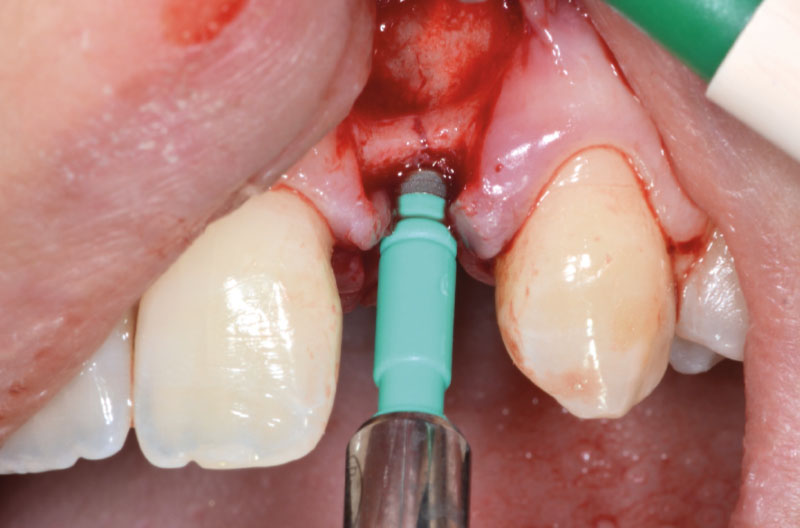
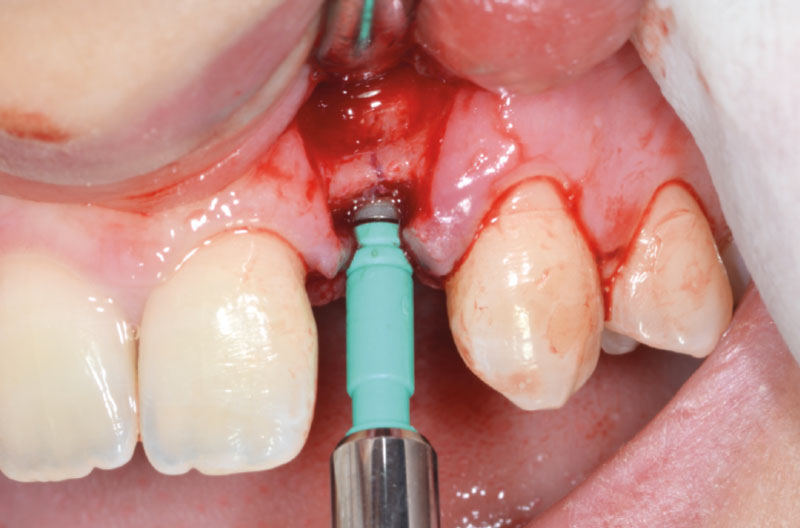
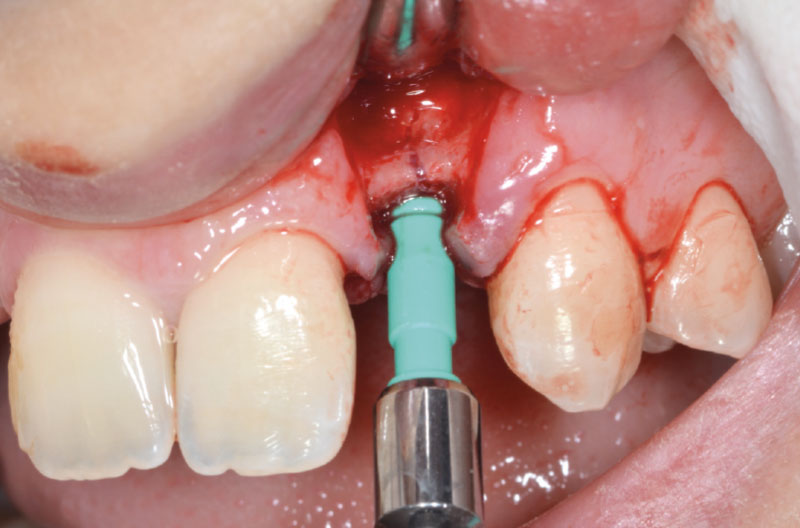
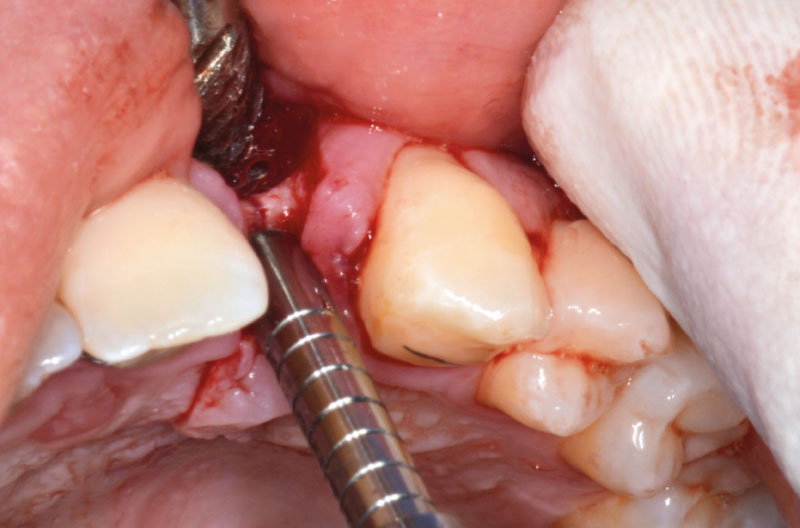
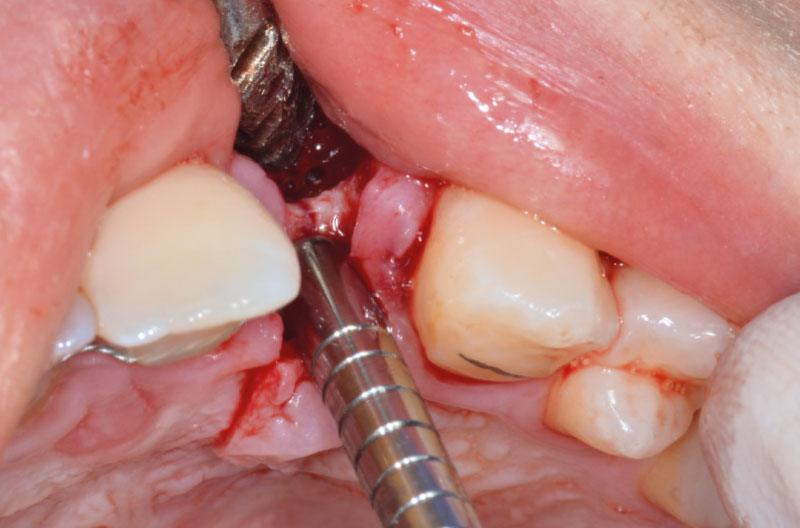
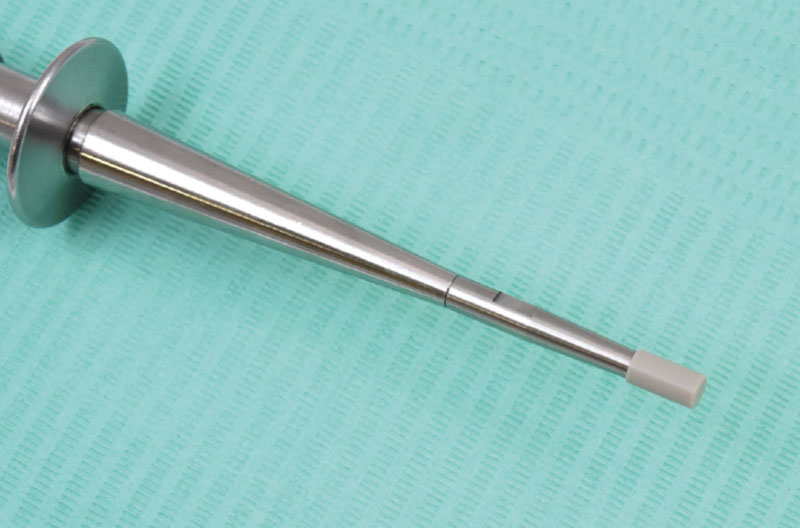
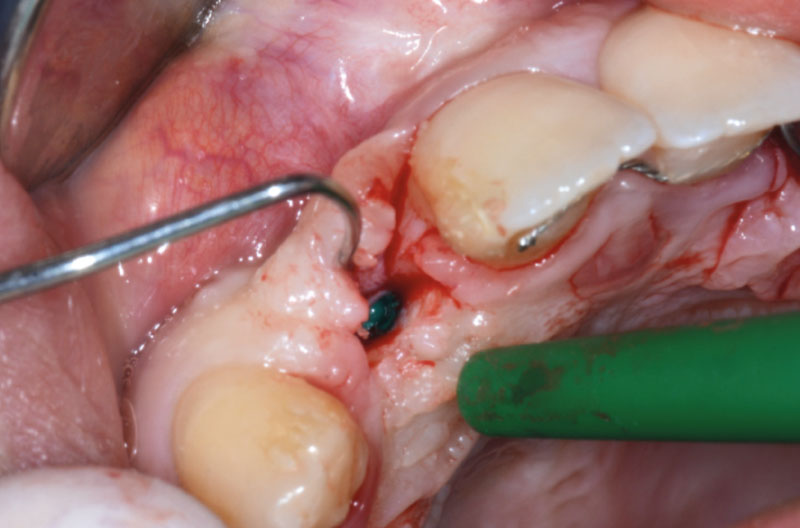
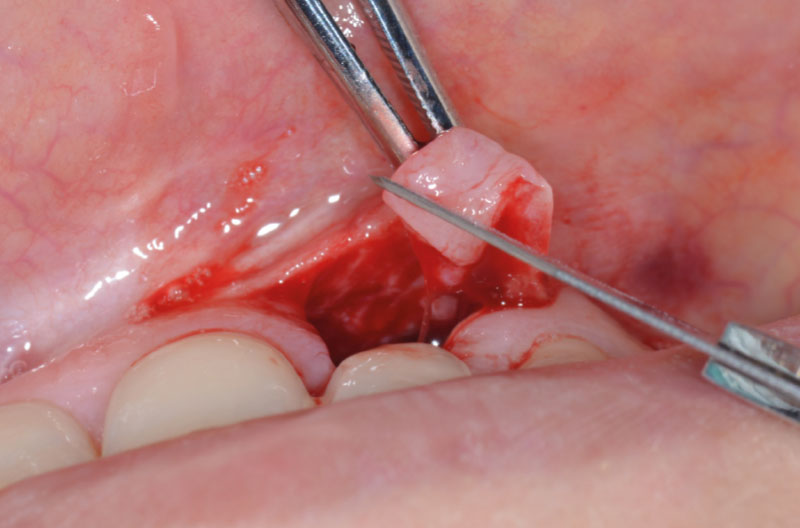
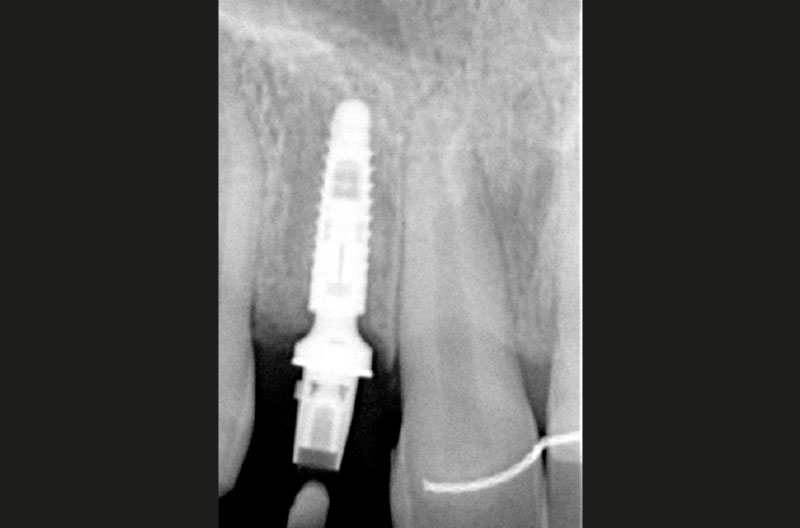
Dopo aver praticato l’anestesia plessica sia vestibolarmente che palatalmente, si esegue un lembo rettangolare a spessore totale senza interessare le papille (Figg. 2, 3). Una volta scollati i tessuti si utilizza una fresa a lancia per la corticotomia avendo cura di creare un invito più palatale, in considerazione della grossa concavità presente sulla parete vestibolare, ma tenendo in considerazione il futuro profilo di emergenza dell’impianto (Fig. 4). Dopo il passaggio con la fresa pilota, ad una profondità di 11 mm, si inserisce nel sito un misuratore di profondità e si esegue una RX di controllo per verificare il corretto parallelismo con i denti contigui e controllare la profondità di lavoro (Figg. 5-7).
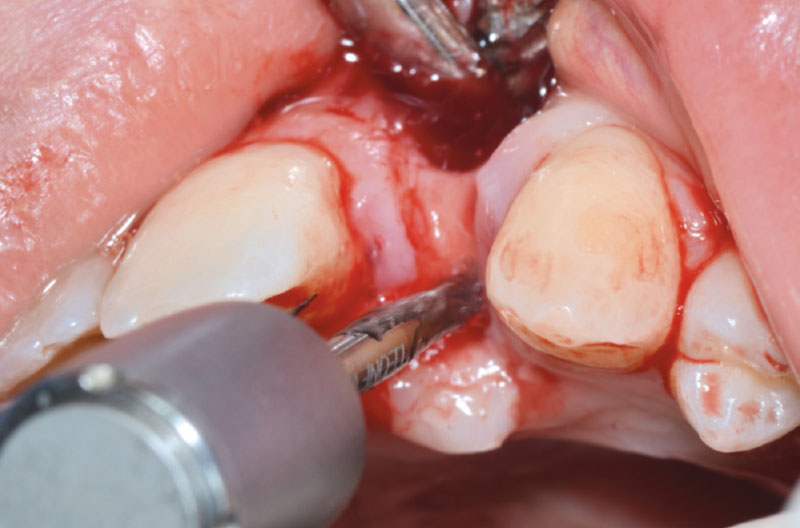
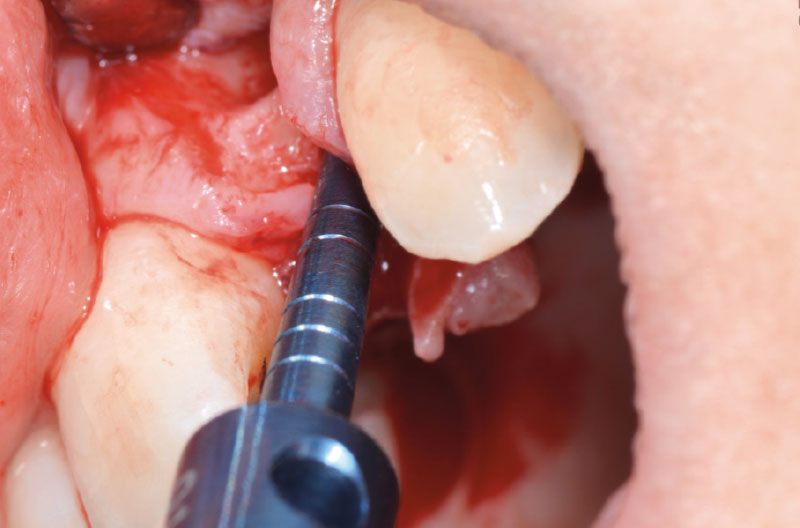
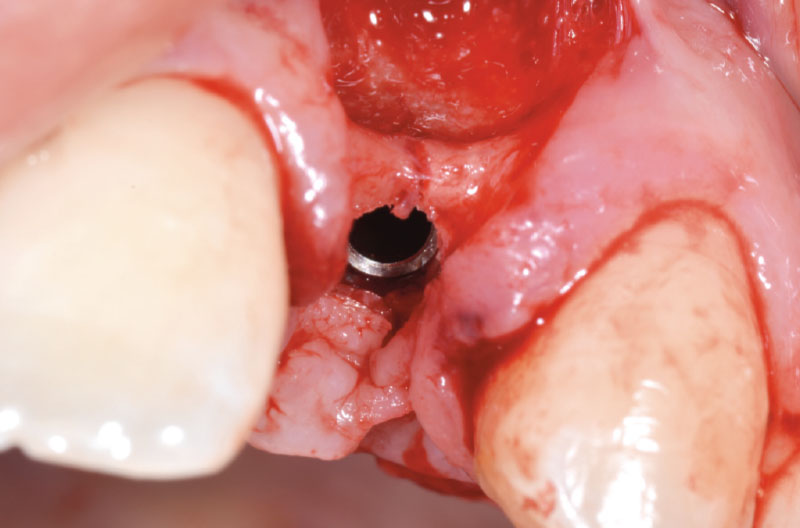
A questo punto risulta utile l’utilizzo di un compattatore conico con punta da 2,2 mm e corpo da 2,8 mm, per creare il letto implantare (Figg. 8-10).
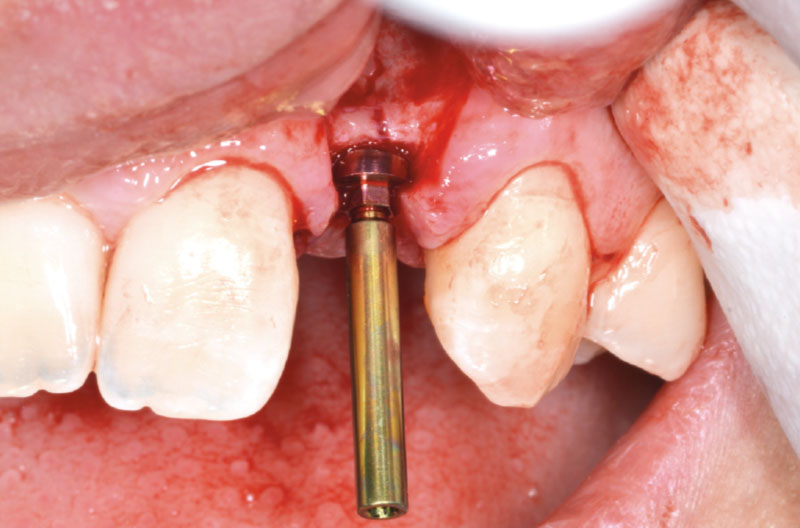
Dopo aver impostato il motore da implantologia a un torque di 35 Ncm, senza irrigazione, si inserisce un impianto XCN® Narrow Ø 2,9 per 10 mm, notando una leggera frattura a legno verde della corticale vestibolare che progredisce in senso apicale man mano che l’impianto va a dimora (Figg. 11-14).
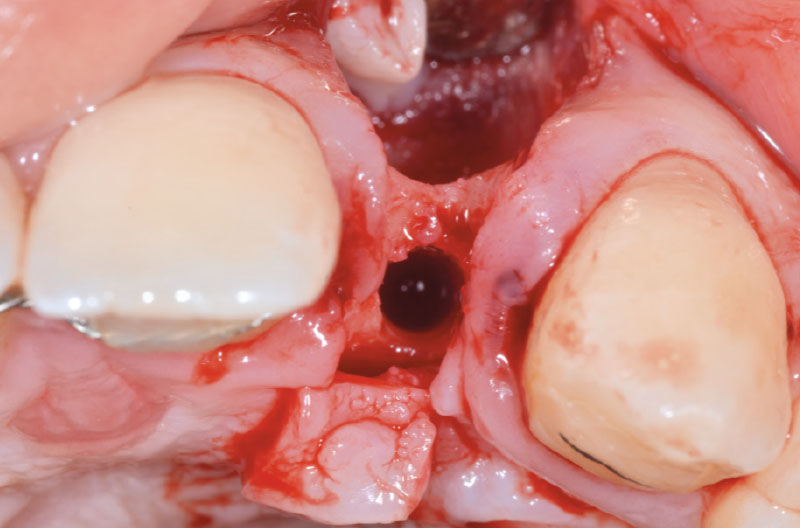
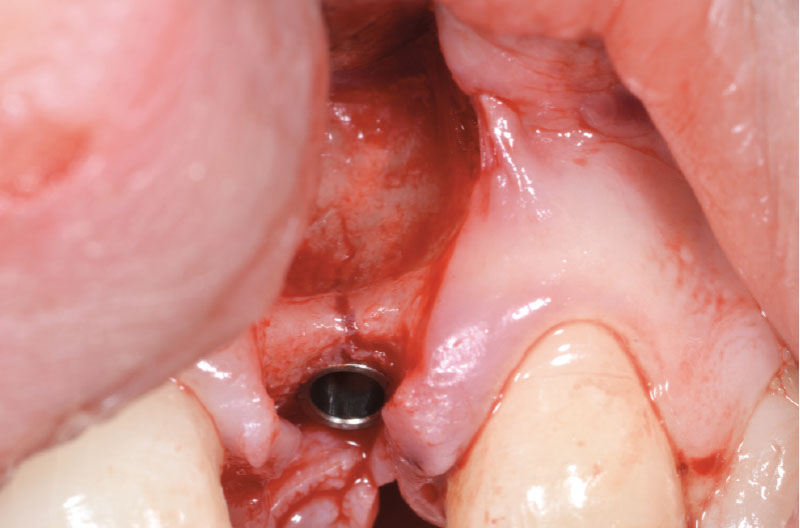
A causa dell’elevato torque di inserimento, il motore da implantologia si blocca quando il colletto implantare è a 1 mm dalla cresta (Fig. 15). Dopo aver svitato parzialmente l’impianto, utilizzando il cricchetto e il driver da 140 Ncm (Figg. 16, 17), si procede al nuovo settaggio del motore implantare, aumentando il torque a 50 Ncm e riavvitando l’impianto che si alloggia correttamente a 1 mm sotto cresta (Figg. 18-20).
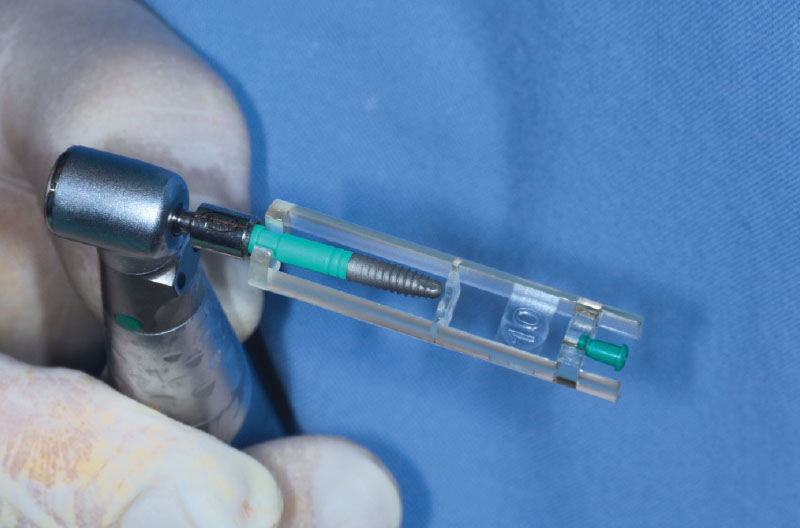
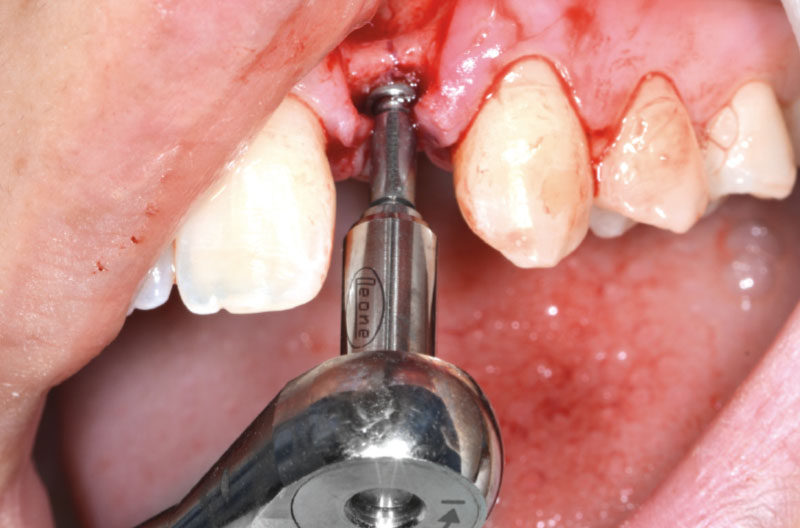
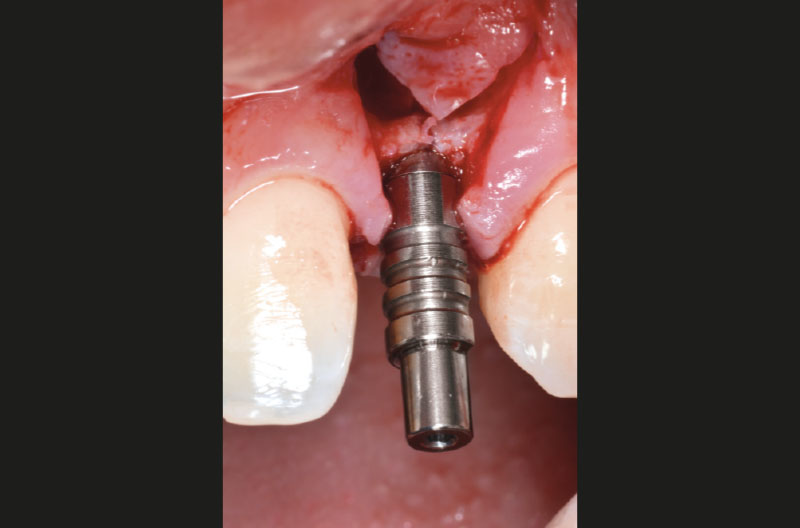
Si preleva dalla confezione un ExaConnect con angolazione a 15° GH 1,5 mm. L’ExaConnect è premontato su una vite polifunzionale che agevola l’alloggiamento del connettore nell’impianto e la valutazione dell’angolazione, scelta in modo che il canale della vite di connessione cada sulla parete palatale del provvisorio (Figg. 21, 22).
Dato che i margini dell’osso crestale impediscono un corretto alloggiamento dell’ExaConnect nell’impianto, si decide di svasare la cresta utilizzando la punta di un compattatore cilindrico con apice arrontondato prima da 4,1 mm e dopo da 4,8 mm, avendo cura di proteggere il collo dell’impianto con il tappo di chiusura presente nella confezione (Figg. 23-25).
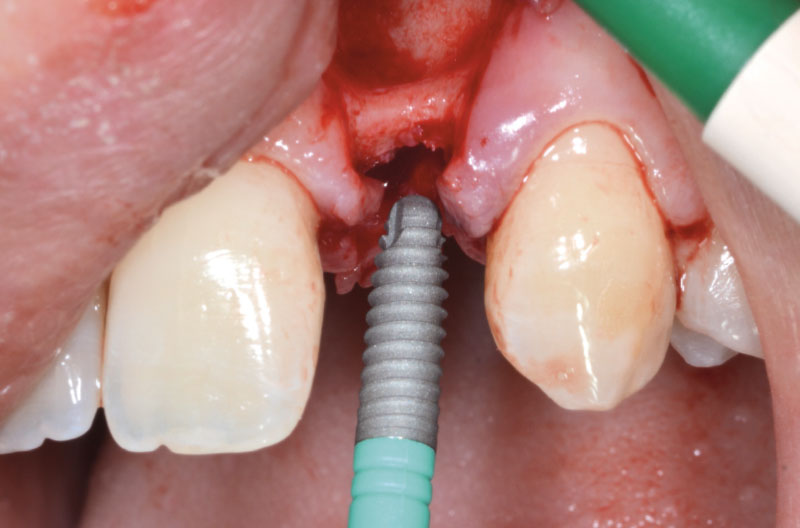
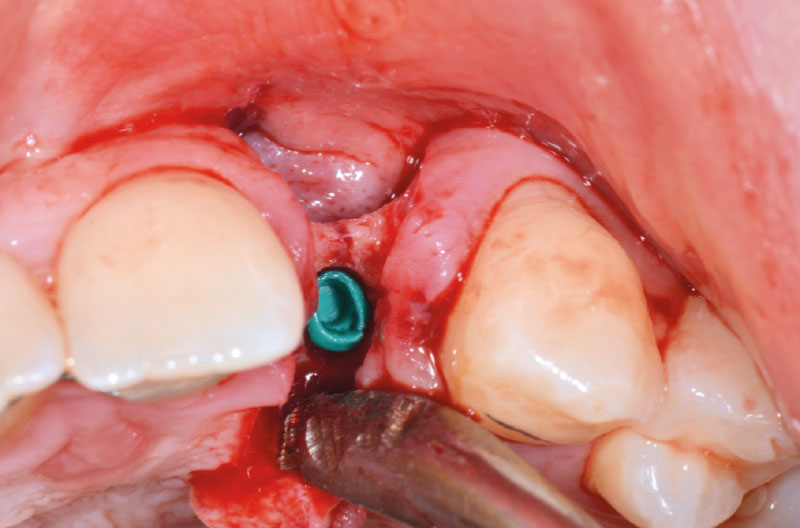
Si inserisce infine nuovamente l’ExaConnect nell’impianto e si rimuove la vite polifunzionale. Dopo aver accertato il corretto accoppiamento con la fixture, si incona l’ExaConnect con l’ausilio del percussore con la nuova punta in PEEK (Figg. 26, 27).
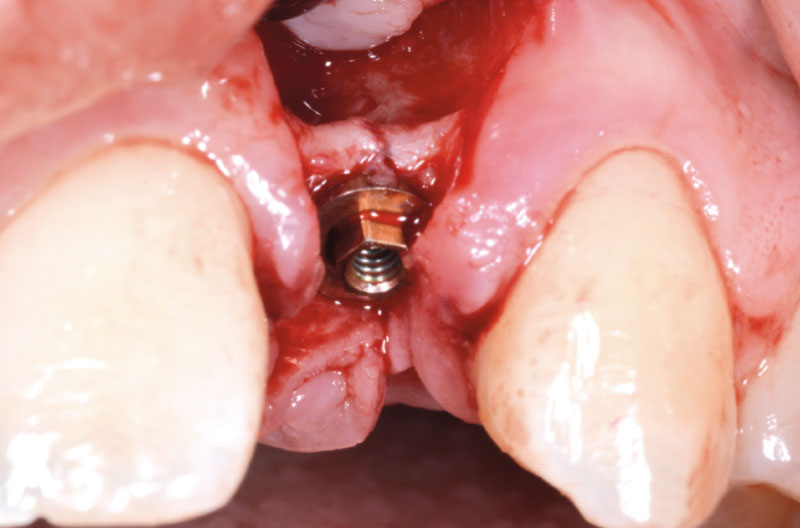
A questo punto si esegue la riapertura dell’impianto in zona 12 e si incona l’ExaConnect dell’altezza e angolazione più idonee nell’impianto (Figg. 28, 29).
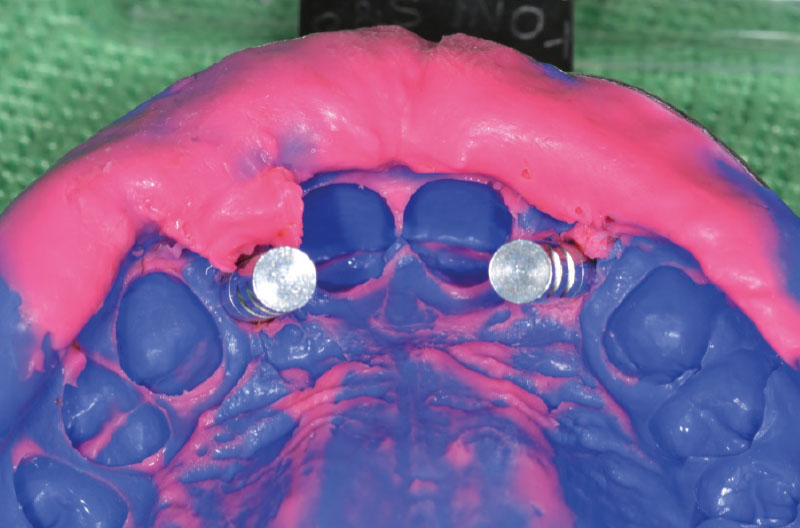
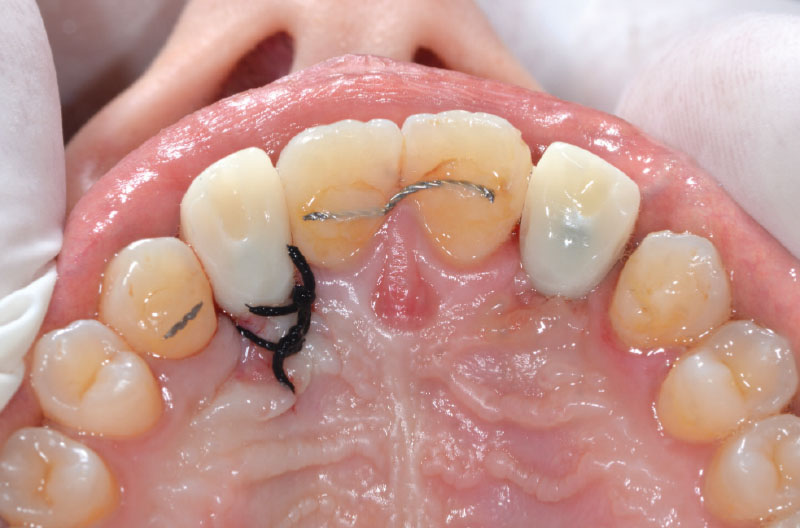
Per la presa dell’impronta si avvitano dei transfer Pick-up su entrambi gli ExaConnect (Fig. 30).
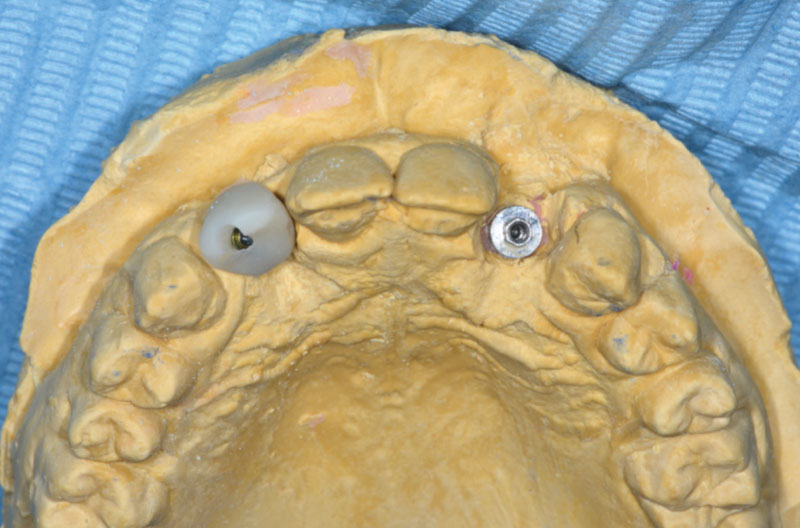
L’impronta viene inviata al laboratorio odontotecnico che avvita gli analoghi ExaConnect ai transfer Pick-up per la realizzazione di un modello in gesso e confeziona dei provvisori su monconi Ti-Base per ExaConnect (Figg. 31-35).
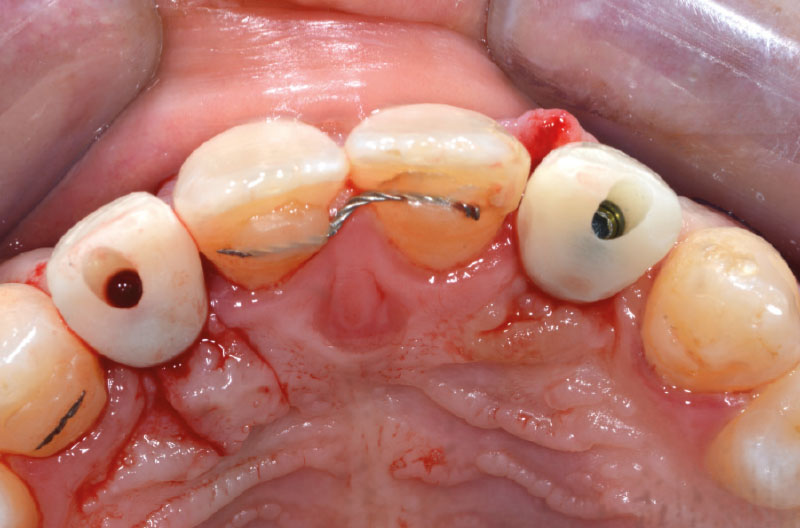
Dopo poche ore dall’intervento si avvitano i due provvisori sugli ExaConnect (Figg. 36-38).
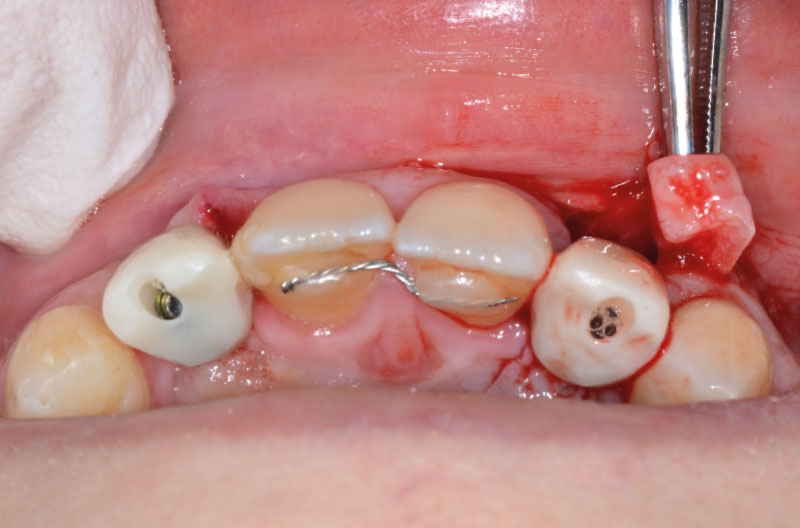
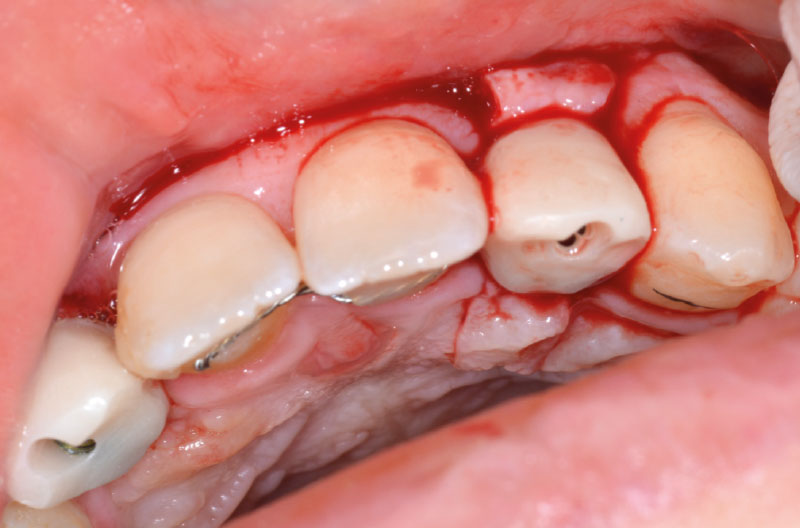
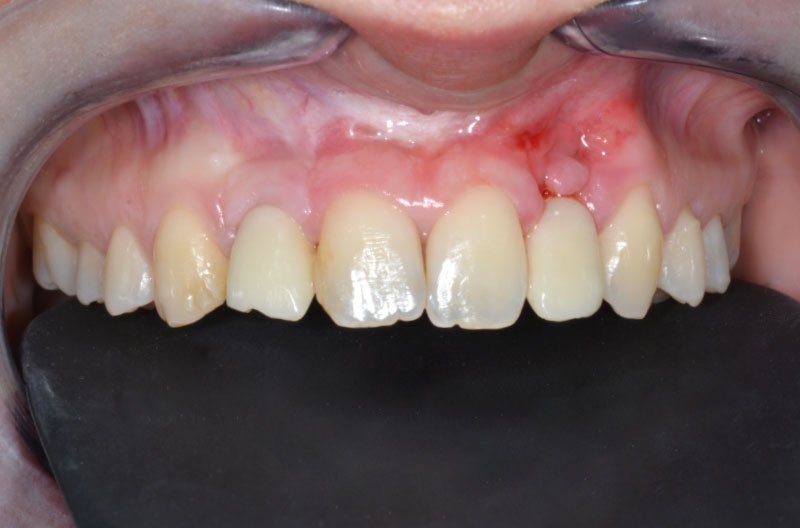
Per compensare il minus di gengiva aderente vestibolare in zona 22 si eseguono alcuni tagli di rilascio sul periostio per ottenere un roll-flap, avendo cura di disepitelizzare la superficie che sarebbe andata a contatto con il provvisorio. Si completa l’intervento con un punto singolo sul lembo riposizionato vestibolarmente, due punti staccati vestibolo-palatali e due punti staccati sui tagli di rilascio mesiale e distale (Figg. 39-42).
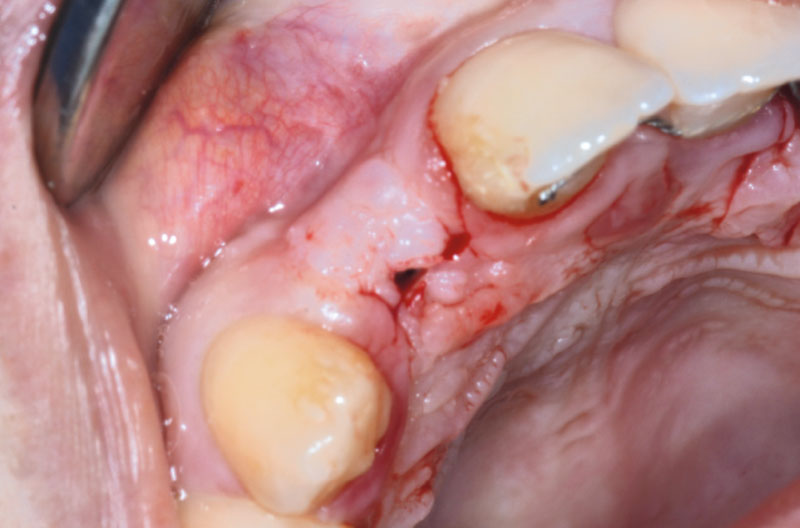
Prima di congedare la paziente si chiudono i canali delle viti con del composito (Fig. 43).
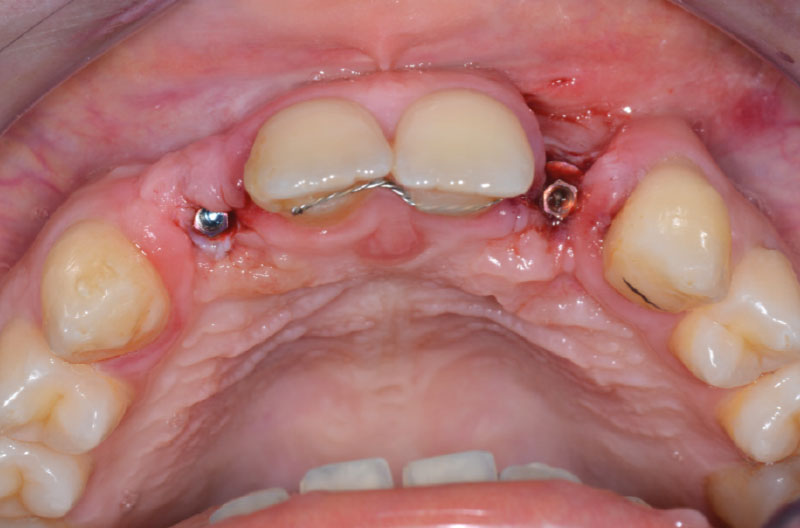
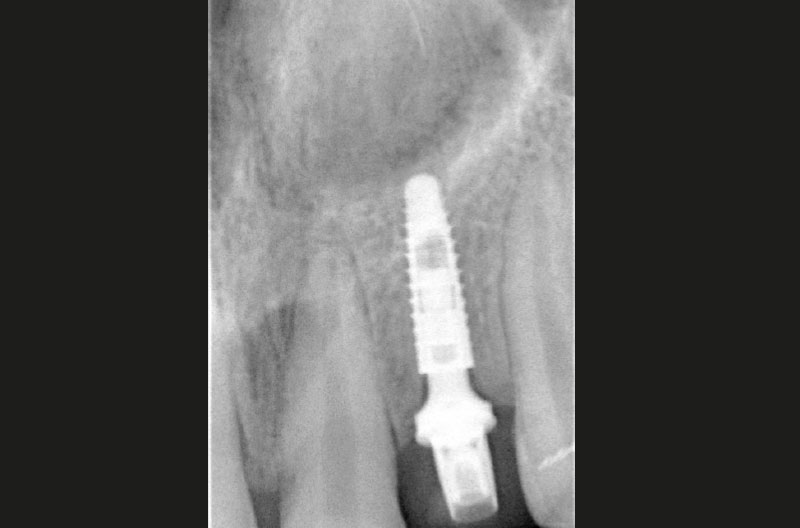
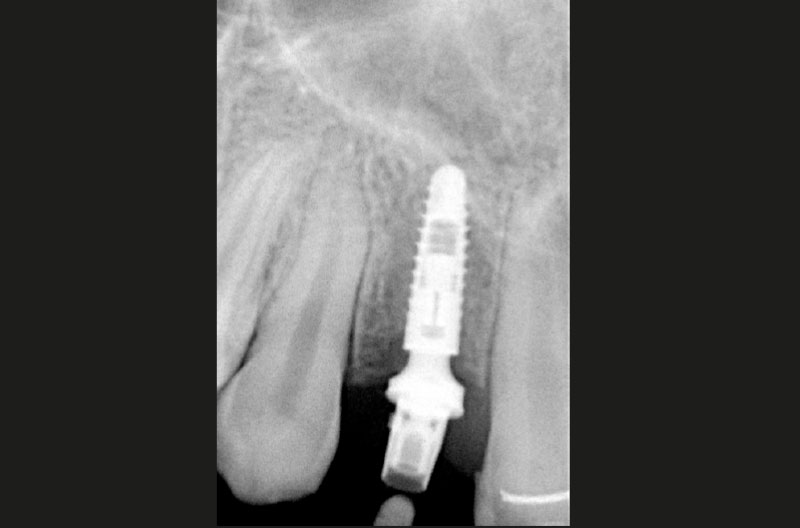
Le RX di controllo confermano il corretto posizionamento sia dell’impianto in zona 22 che dei due ExaConnect e delle due corone provvisorie avvitate (Figg. 44, 45).
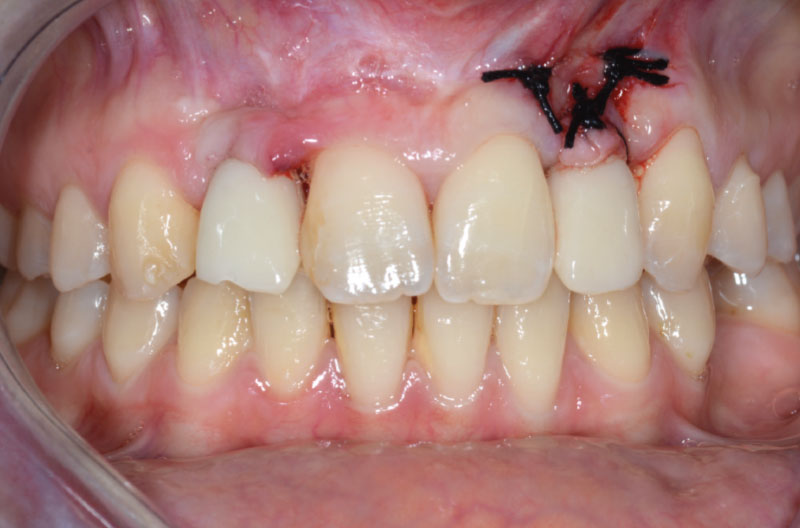
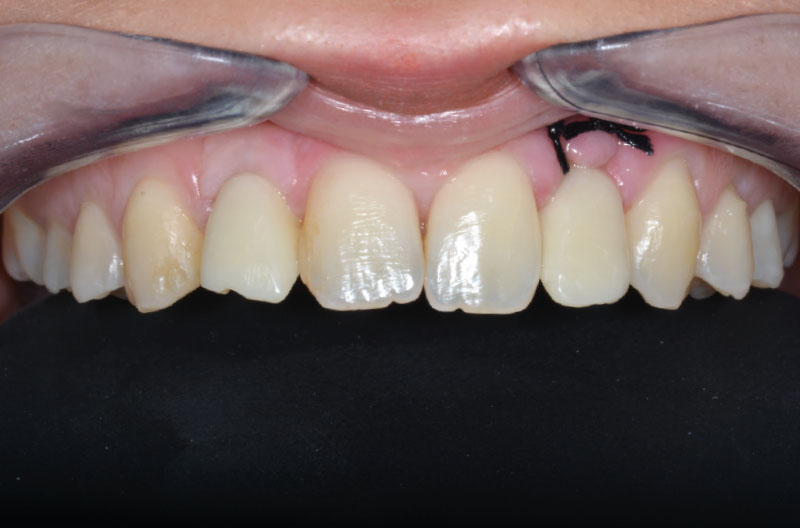
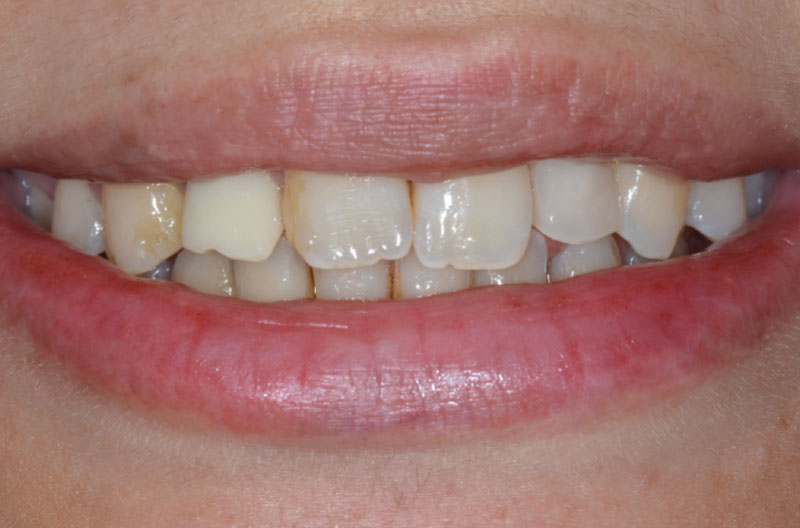
A distanza di 2 settimane si rimuovono i punti di sutura e si esegue un controllo clinico e radiografico (Figg. 46-49). In zona 12 si può apprezzare la maturità dei tessuti e il buon contorno della parabola gengivale. Notiamo inoltre la formazione di gengiva cheratinizzata intorno al provvisorio in zona 22.
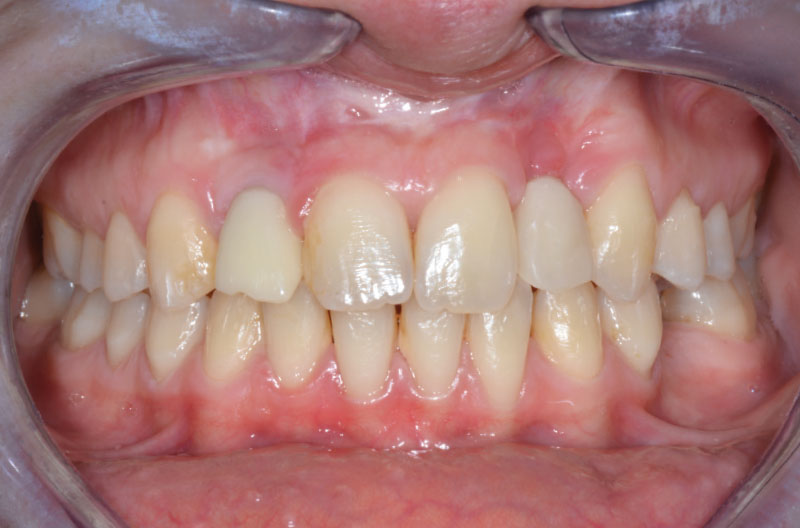
Il controllo a distanza di 2 mesi ci mostra un ottimo ripristino dell’estetica e un’eccellente integrazione del manufatto provvisorio (Figg. 50, 51).
Realizzazioni protesiche: Odt. Gerardo Senatore, Cava De’ Tirreni (SA)