Autore:┬ĀDott. Renato Turrini
Paziente di 65 anni portatore da diversi anni di protesi totale superiore e inferiore. Si presenta in studio con la richiesta ben precisa di sostituire la dentiera superiore con una protesi non rimovibile.
AllŌĆÖanamnesi il paziente non presenta patologie di nessun tipo, non fumatore, dichiara soltanto di assumere farmaco anti-ipertensivo.
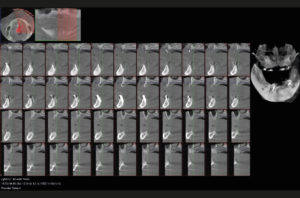
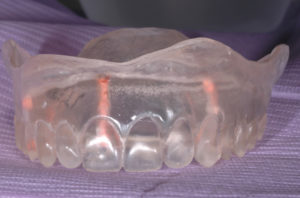
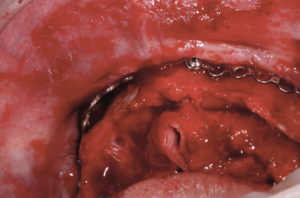
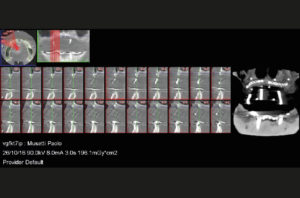
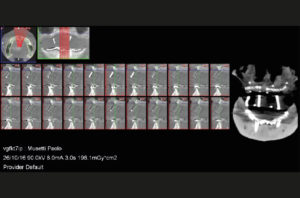
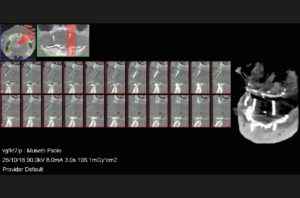
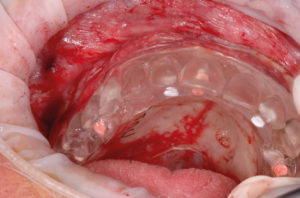
Eseguo come primo approccio un esame Cone Beam nel mio studio per valutare in modo dettagliato la struttura ossea a disposizione (Figg. 1, 2), e faccio le classiche impronte nelle arcate in alginato e le foto con e senza protesi in posizione. Si evidenzia radiograficamente una scarsa quantit├Ā e qualit├Ā ossea al fine di inserire con un solo intervento le fixture implantari. LŌĆÖodontotecnico con le impronte e dopo ceratura diagnostica crea una mascherina in resina per completare la valutazione protesica (Fig. 3).
- Fig. 1
- Fig. 2
- Fig. 3
Emerge che questo caso necessita di una rigenerazione importante, cos├¼ decido di utilizzare una tecnica con placche bloccate con viti di osteosintesi e membrane riassorbibili fermate da chiodini. Tramite i file DICOM dellŌĆÖesame Cone Beam faccio stampare un modello stereolitografico del mascellare superiore (Figg. 4,5) su cui posso lavorare manualmente adattando le placche alla struttura presente, precurvandole e modellandole al fine di simulare in modo preciso e dettagliato lŌĆÖintervento. Progettazione software e studio protesico sono gli elementi basilari per ottimizzare tutti i casi implanto-protesici.
- Fig. 4
- Fig. 5
Decido quindi di eseguire un piano chirurgico in due tempi: prima rigenero e dopo 6-9 mesi impianti e protesi tipo Toronto Bridge perch├® non riuscir├▓ a ripristinare la grave atrofia ossea verticale e a correggere senza resina rosa il rapporto intermascellare.
Il primo intervento viene eseguito nel seguente modo:
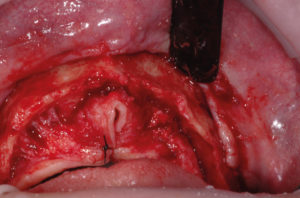
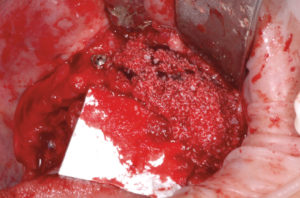
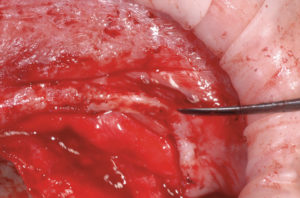
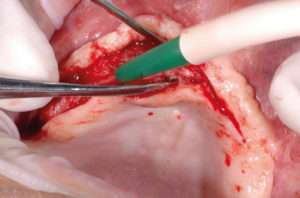
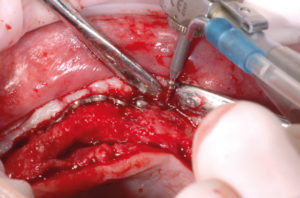
– incisione a tutto spessore del tessuto mucoso dalla zona tuber dx a tuber sx (Fig. 6);
- Fig. 6
– prelievo del tessuto osseo con pinza ossivora e Safescraper dalla spina nasale e dai tuber (Figg. 7-10) al fine di ottenere un rapporto tra osso del paziente e osso sintetico del 50%. Nei casi in cui lŌĆÖosso prelevato dalla spina nasale e dai tuber non fosse sufficiente, eseguo unŌĆÖincisione in zona retromandibolare inferiore, che nella mia routine rimane la pi├╣ usata, ma che ovviamente comporta una doppia apertura con conseguente maggiore discomfort per il paziente;
- Fig. 7
- Fig. 8
- Fig. 9
- Fig. 10
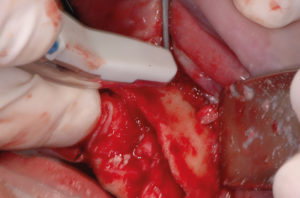
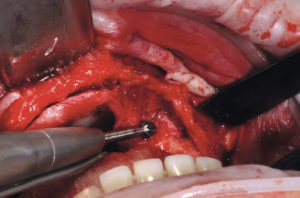
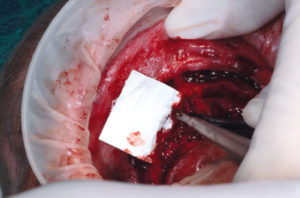
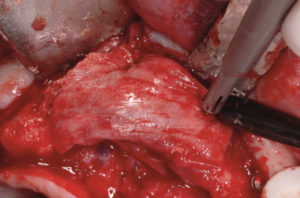
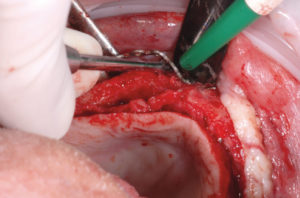
– preparazione del sito ricevente, eliminando ogni frustolo osseo utilizzando una fresa a palla (Fig. 11) e lavaggio con fisiologica e Rifocin antibiotico;
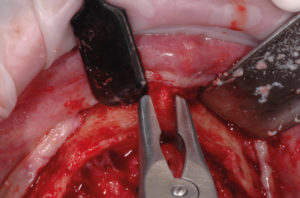
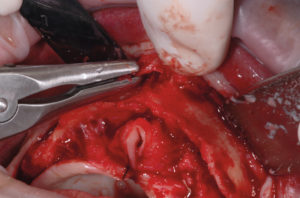
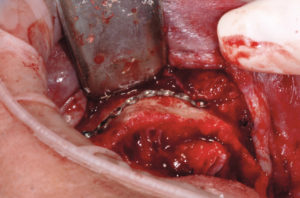
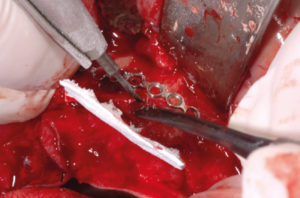
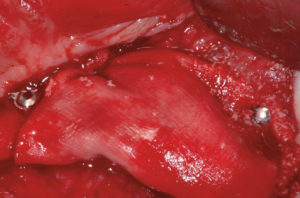
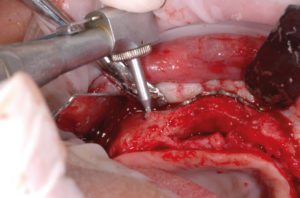
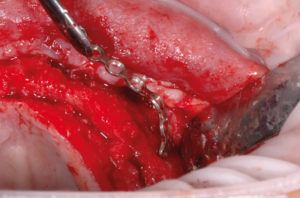
– fissaggio delle placche (precedentemente preparate sul modello 3D e sterilizzate) con 2 viti di osteosintesi alle estremit├Ā distale e mesiale (Figg. 12-14). La foto 14 evidenzia lo spessore orizzontale che si viene a creare per lŌĆÖinnesto osseo;
- Fig. 11
- Fig. 12
- Fig. 13
- Fig. 14
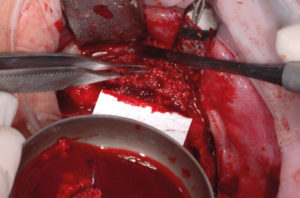
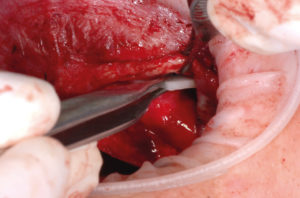
– ritaglio della membrana riassorbibile con lŌĆÖausilio di un cartoncino disegnato sempre sul modello 3D e fissaggio della membrana con i chiodini usando lŌĆÖapposito inseritore e il martelletto (Figg. 15-17);
- Fig. 15
- Fig. 16
- Fig. 17
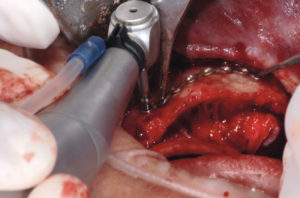
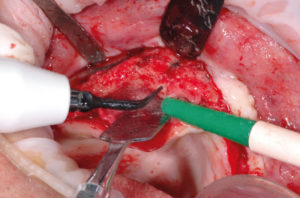
– decorticalizzazione nella zona ricevente con fresa a fessura al tungsteno per favorire lŌĆÖapporto ematico (Fig. 18);
– posizionamento dellŌĆÖinnesto preparato (Figg. 19-21);
- Fig. 18
- Fig. 19
- Fig. 20
- Fig. 21
– ribaltamento della membrana vestibolarmente e ancoraggio al fine di ottenere un sigillo completo e soprattutto immobile. Condizione questa ŌĆ£sine qua nonŌĆØ per la stabilizzazione del coagulo e di conseguenza la formazione di nuova sostanza ossea (Figg. 22, 23);
- Fig. 22
- Fig. 23
– incisione a spessore parziale della mucosa con bisturi al fine di ottenere tessuto mucoso per chiudere per prima intenzione. Il lembo deve essere completamente passivo, non ci devono essere tensioni di nessun tipo, perch├® una deiscenza pu├▓ creare infezione e una perdita dellŌĆÖinnesto;
– inserimento da entrambi i lati di Mucoderm per aumentare la quantit├Ā di gengiva aderente (Figg. 24, 25);
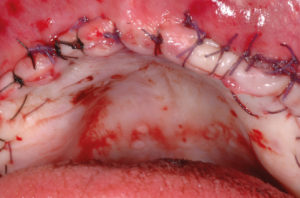
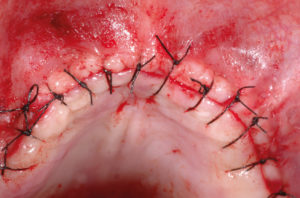
– sutura a due linee, dapprima una doppia sutura a materassaio incrociato e successivamente una a punti staccati (Fig. 26).
- Fig. 24
- Fig. 25
- Fig. 26
Al paziente ├© stata prescritta una terapia antibiotica con amoxicillina e acido clavulanico dal giorno precedente lŌĆÖintervento e per 5 giorni dopo lŌĆÖintervento oltre ad una terapia cortisonica con Medrol 16mg 1 al d├¼ per 3 giorni:1/2 al d├¼ per 3 giorni successivi, antidolorifico e ghiaccio. Per due settimane successive allŌĆÖintervento il paziente non porta nessun tipo di provvisorio. Dopo la rimozione dei punti consegno una protesi totale ricavata dalla ceratura diagnostica che simula gi├Ā lŌĆÖestetica finale; la protesi ├© stata fatta senza flangia vestibolare in modo da non aver forze di compressione sullŌĆÖinnesto e ribasata con materiale morbido che viene sostituito periodicamente ai controlli.
Il mio fine ├© quello di ottenere una rigenerazione ossea orizzontale; non mi aspetto certo di ricreare una nuova verticalit├Ā ossea non essendoci i requisiti anatomici e biologici indispensabili.
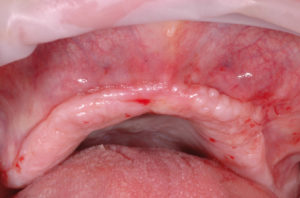
Dopo 9 mesi (Fig. 27) eseguo un esame 3D di controllo (Figg. 28-30) e passo al secondo intervento.
- Fig. 27
- Fig. 28
- Fig. 29
- Fig. 30
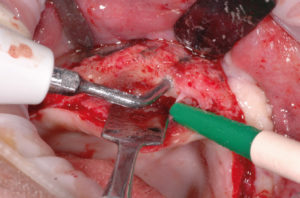
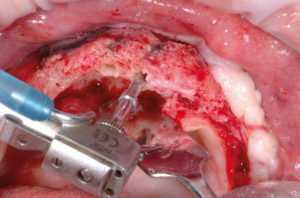
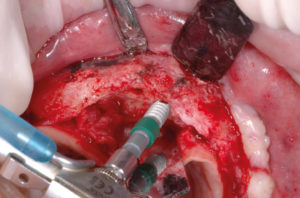
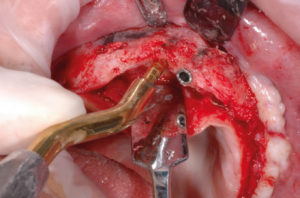
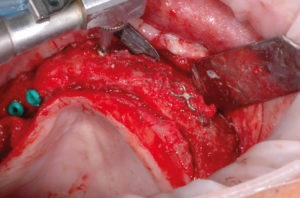
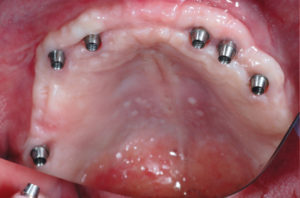
Riapro il lembo, tolgo le viti e le placche di osteosintesi e inserisco 6 impianti Max Stability come da progetto. La mascherina in resina viene utilizzata per ritrovare le posizioni implantari pianificate; i fori implantari sono stati eseguiti con inserti piezoelettrici e osteotomi (Figg. 31-53).
- Figg. 31-34 – Riapertura e rimozione delle viti di osteosintesi e delle placche sul lato destro
- Fig. 32
- Fig. 33
- Fig. 34
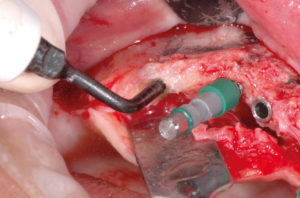
- Fig. 35 – Uso della mascherina in resina per ritrovare le posizioni implantari pianificate
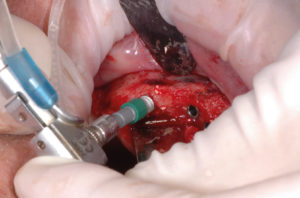
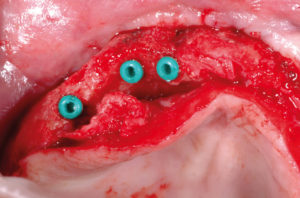
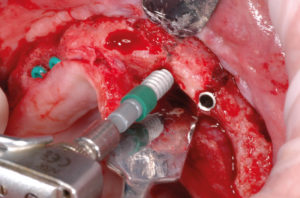
- Figg. 36-39 – Preparazione del sito in posizione 12 e inserimento del primo impianto Max Stability ├ś 3,75
- Fig. 37
- Fig. 38
- Fig. 39
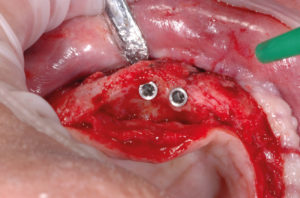
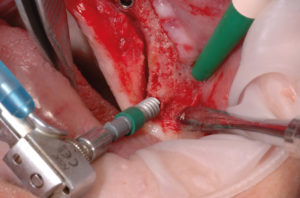
- Figg. 40-44 – Preparazione di altri due siti implantari sul lato di destra e inserimento di impianti Max Stability ├ś 3,75
- Fig. 41
- Fig. 42
- Fig. 43
- Fig. 44
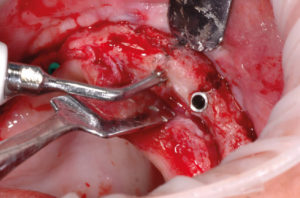
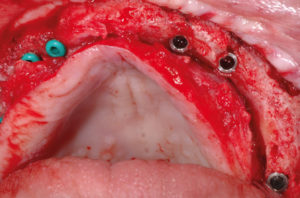
- Fig. 45 – Applicazione dei tappi di chiusura in biopolimero
- Figg. 46, 47 – Rimozione delle viti di osteosintesi e delle placche sul lato di sinistra
- Fig. 47
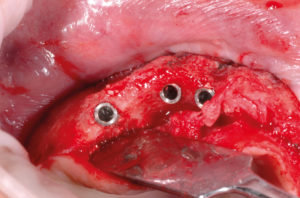
- Figg. 48-51 – Preparazione di tre siti implantari sul lato di sinistra e inserimento di impianti Max Stability ├ś 3,75
- Fig. 49
- Fig. 50
- Fig. 51
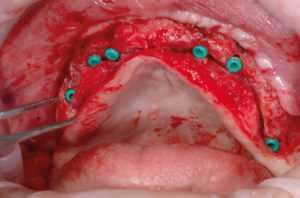
- Fig. 52 – Applicazione dei tappi di chiusura in biopolimero
- Fig. 53 – Sutura
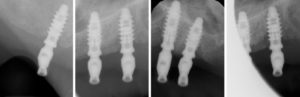
Attendo 4 mesi per lŌĆÖosteointegrazione e inserisco i monconi per protesi avvitata, adattandoli uno ad uno alle fixture implantari, li incono con lŌĆÖapposito percussore ed eseguo delle radiografie di controllo (Figg. 54, 55). Prendo lŌĆÖimpronta definitiva con i transfer per monconi per protesi avvitata ed installo le cuffie di protezione sui monconi.
- Fig. 54
- Figg. 55a-d
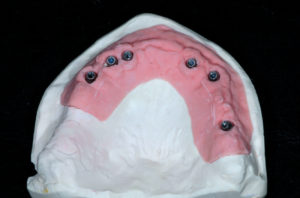
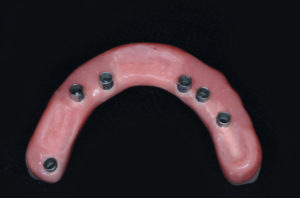
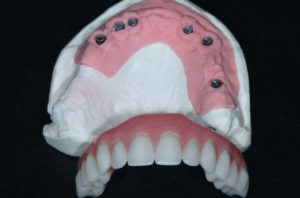
Inizia la parte protesica odontotecnica. Il tecnico cola il modello con gli appositi analoghi da gesso per monconi per protesi avvitata (Fig. 56). Duplica sul modello la protesi totale provvisoria che servir├Ā da guida per la realizzazione del manufatto definitivo e crea sulle cappette in titanio una struttura in cromo cobalto fissata con saldatura laser.
- Fig. 56
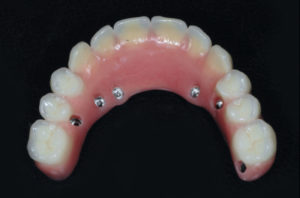
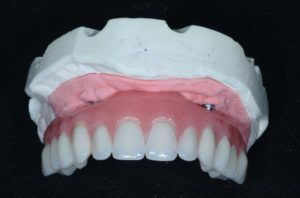
Verifico in studio la passivit├Ā della struttura metallica con il test di Sheffield e mi accerto che tutte le viti arrivino a fine corsa senza nessun tipo di trazione. Solo dopo questa verifica si procede con la realizzazione della protesi definitiva con lŌĆÖausilio delle guide in silicone ricavate dalla protesi provvisoria funzionalizzata. Dopo il montaggio dei denti sulla struttura si verifica in studio lŌĆÖestetica, lŌĆÖocclusione e la fonazione e infine si procede in laboratorio alla finalizzazione e personalizzazione della Toronto Bridge (Figg. 57-60).
- Fig. 57
- Fig. 58
- Fig. 59
- Fig. 60
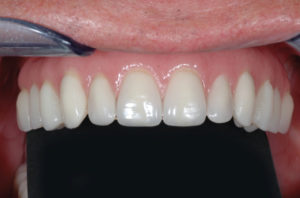
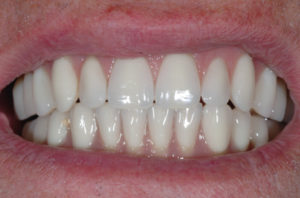
Concludo il lavoro protesico avvitando la Toronto Bridge tramite i fori passanti per le viti e chiudendo gli stessi con teflon e composito (Figg. 61, 62).
- Fig. 61
- Fig. 62
Realizzazioni protesiche: Laboratorio Fratelli Fruzzetti, Viareggio (LU)