Dott. Nazario Russo
Prof. a c. Università degli studi di Cagliari – Direttore della Scuola di Specializzazione in Implantologia EIMS-H.E.I., Malta
Dott. Giacomo Coppola
Scuola di Specializzazione in Implantologia EIMS-H.E.I., Malta
Dott. Davide Montisci
Scuola di Specializzazione in Implantologia EIMS-H.E.I., Malta
Dott. Massimiliano Ciaravolo
Scuola di Specializzazione in Implantologia EIMS-H.E.I., Malta
Oggi è diventato sempre più frequente l’inserimento immediato di un impianto dopo l’estrazione di un dente. Questo approccio chirurgico, ormai diventato molto comune, fu introdotto per la prima volta nel 1976 da Schulte e Heimke, come alternativa al classico protocollo chirurgico ritardato proposto da Brånemark.
A supporto di questo approccio risultava evidente la riduzione della quota di riassorbimento osseo fisiologico conseguente all’estrazione del dente.1,3
Il paziente di 45 anni, non fumatore, non affetto da alcuna patologia sistemica, si presenta alla nostra osservazione a causa di un dolore riferito in sede 1.2 di tipo continuo, ma tollerabile. L’elemento presentava una pregressa protesizzazione con vistosa retrazione gengivale che scopriva un margine corono-protesico impreciso (Figg. 1-6).
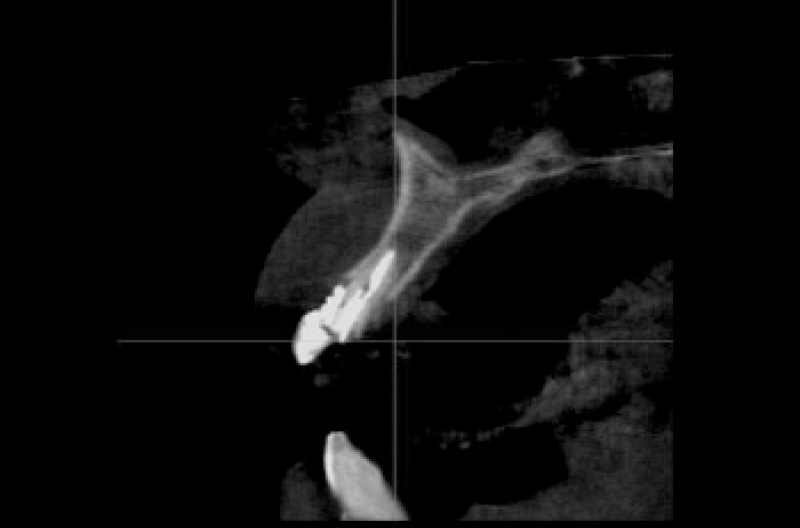
Fig. 1 – Esame CBCT iniziale 
Fig. 2 – Esame CBCT iniziale 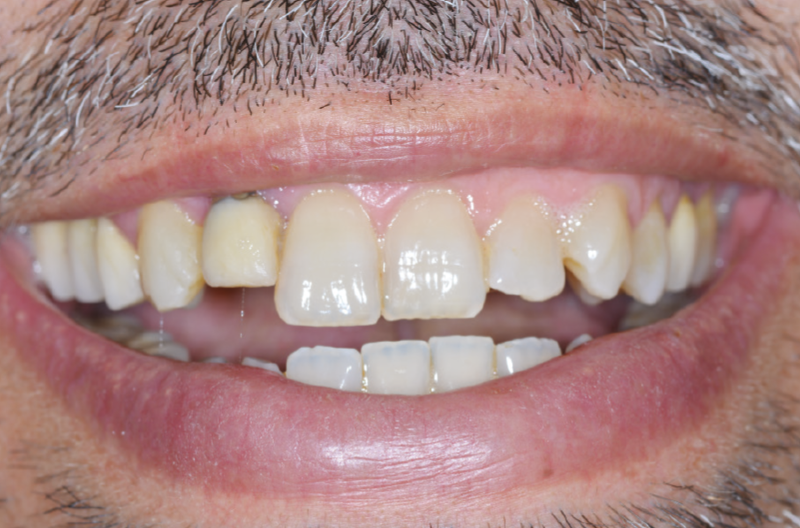
Fig. 3 – Esame clinico iniziale 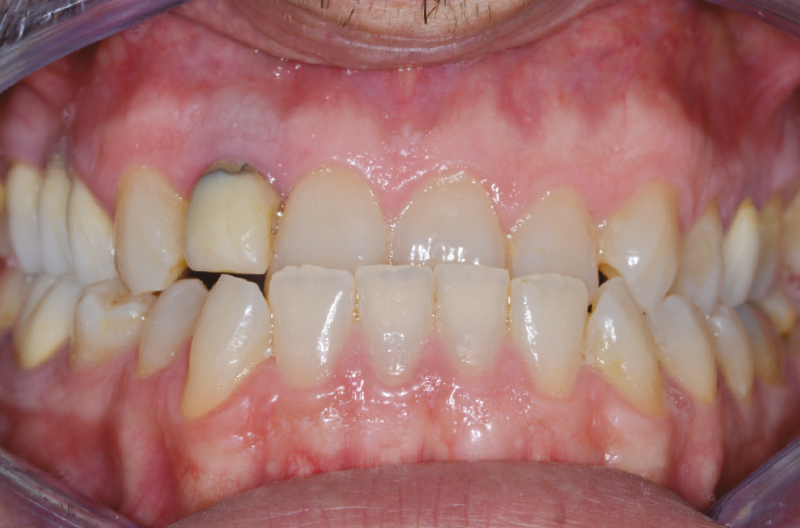
Fig. 4 – Esame clinico iniziale 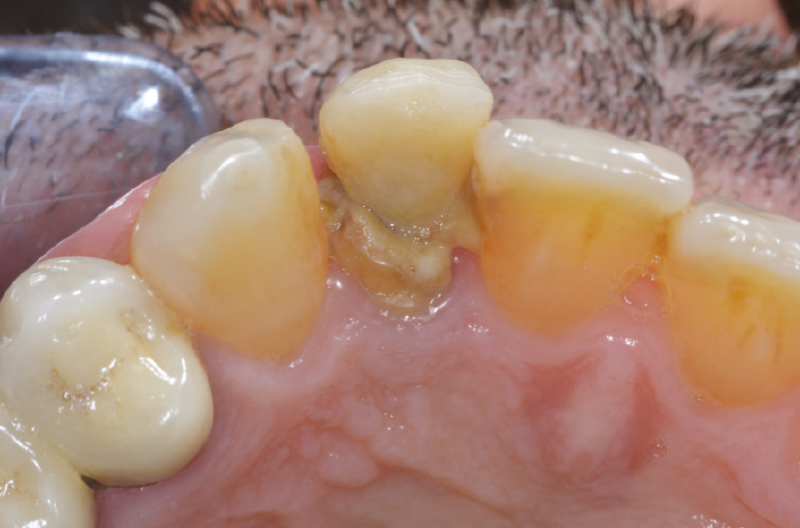
Fig. 5 – Esame clinico iniziale 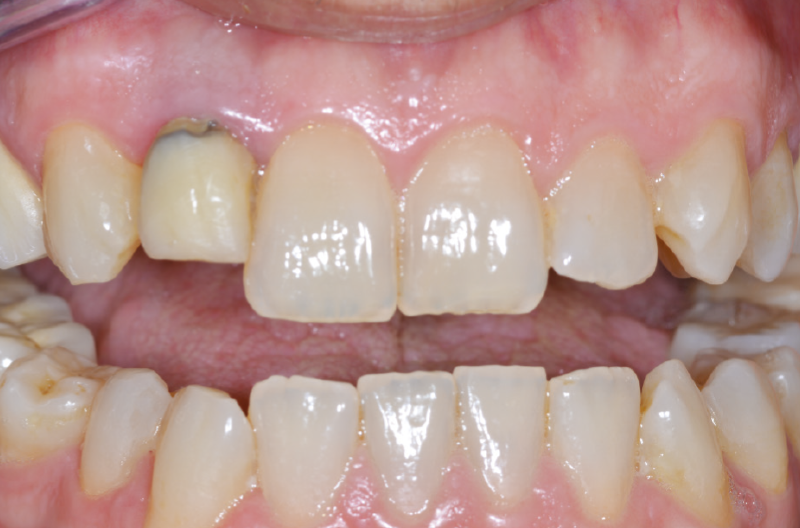
Fig. 6 – Esame clinico iniziale
Fatta la diagnosi si procede a fare un’attenta valutazione della tecnica chirurgica, optando per un’estrazione atraumatica, nel pieno rispetto della cresta ossea vestibolare e dei tessuti molli. Dopo aver eseguito anestesia plessica vestibolare e palatale con Articaina più vasocostrittore, si inizia con l’estrazione della radice residua del 1.2 dopo aver allestito un lembo a spessore totale, che ci consente di ottenere un sito pulito da frammenti sia ossei che radicolari e ridurre al minimo eventuali lesioni (Figg. 7-10).
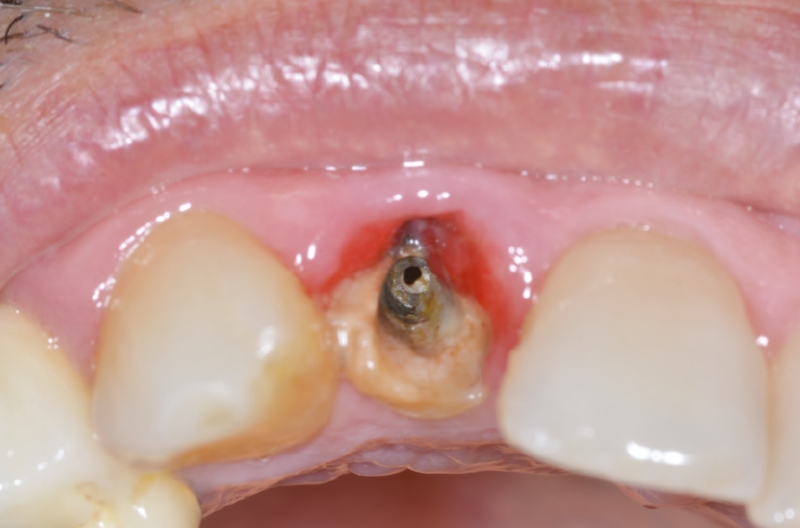
Fig. 7 – Estrazione atraumatica della radice 1.2 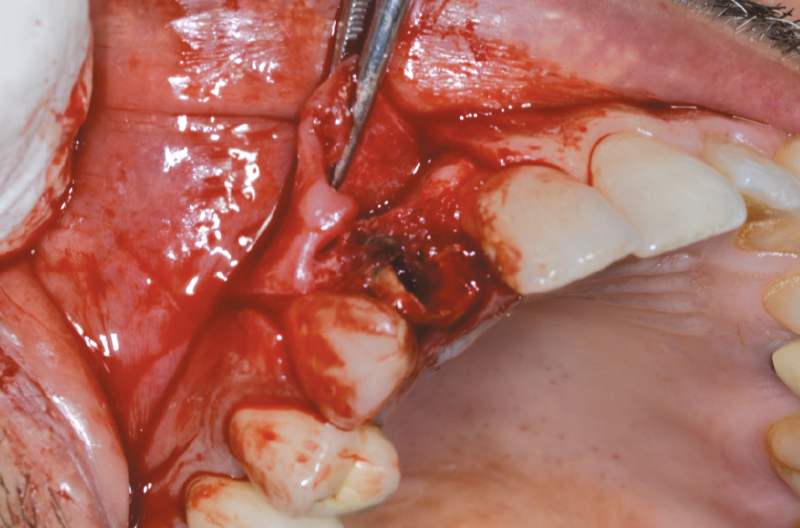
Fig. 8 – Estrazione atraumatica della radice 1.2 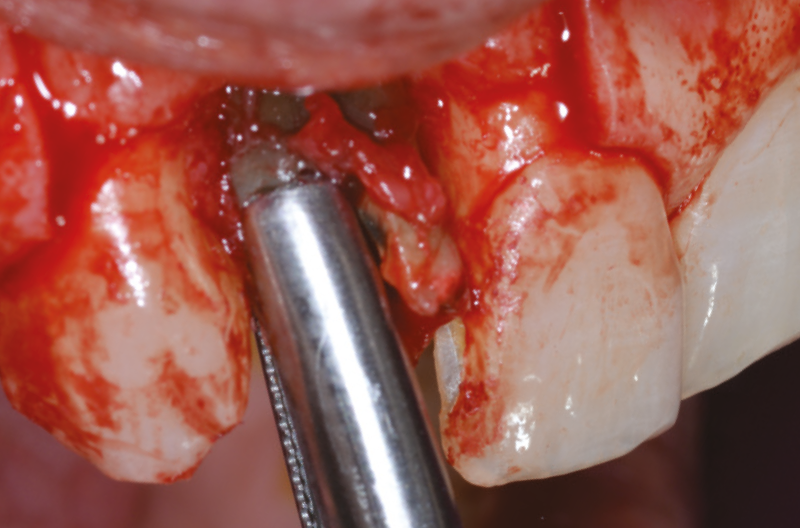
Fig. 9 – Estrazione atraumatica della radice 1.2 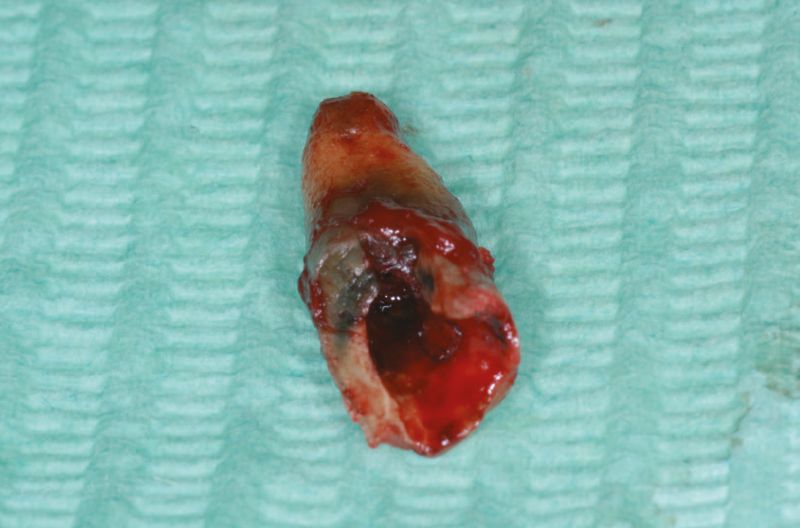
Fig. 10 – Estrazione atraumatica della radice 1.2
All’ispezione l’alveolo si presenta integro e ben conservato anche nel perimetro adiacente ai denti limitrofi. A questo punto possiamo valutare lo spessore della cresta ossea e preparare il sito implantare in posizione più palatale, per lasciare uno spazio adeguato tra le spire dell’impianto e la parete vestibolare. Utilizziamo una fresa pilota da 2,2 mm di diametro per una profondità di 16 mm, dopo aver eseguito una corticotomia con una fresa a lancia (Fig. 11); completiamo la preparazione del sito con una fresa elicoidale da 2,8 mm (Figg. 12-17).
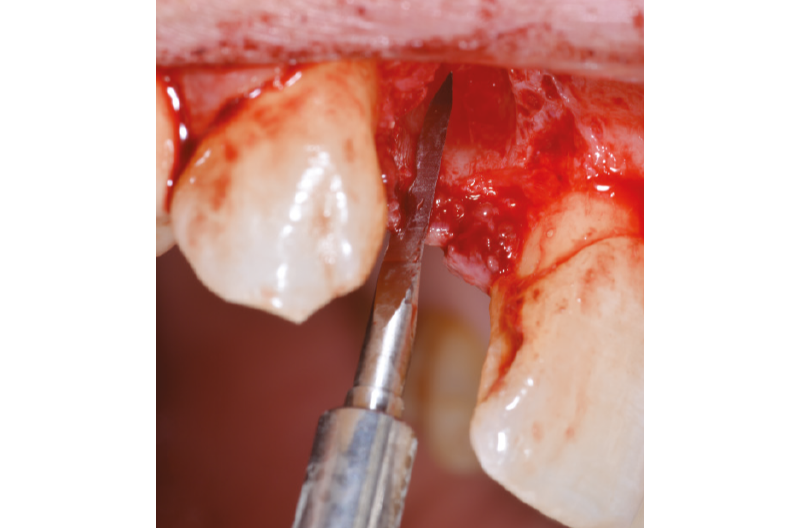
Fig. 11 – Corticotomia con fresa a lancia 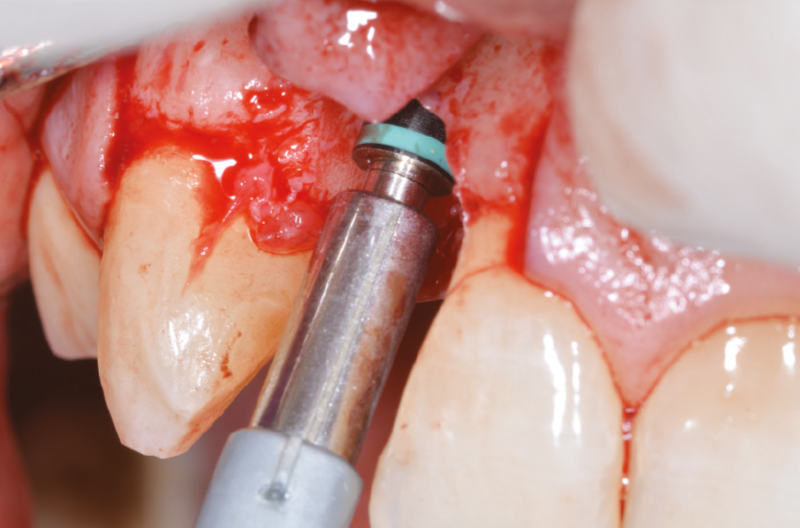
Fig. 12 – Passaggio fresa elicoidale 2.8 con prolunga 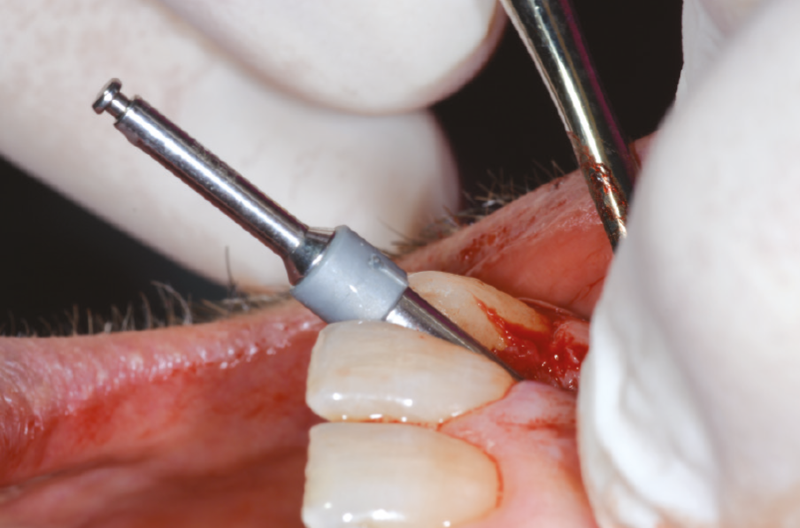
Fig. 13 – Fresa più prolunga per valutare l’asse implantare 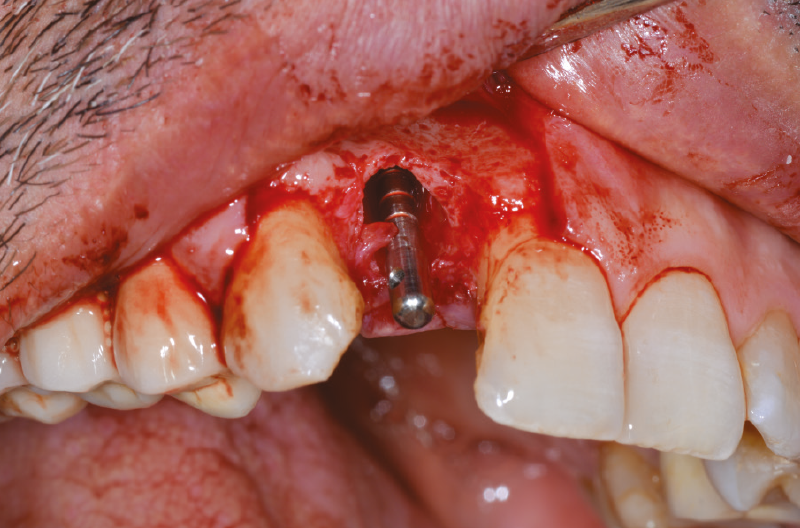
Fig. 14 – Pin di parallelismo per valutare l’asse implantare 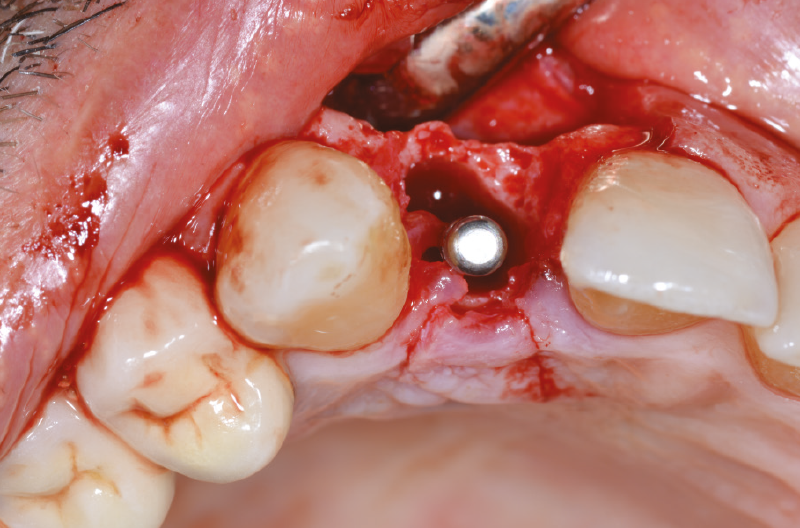
Fig. 15 – Alveolo implantare con pin 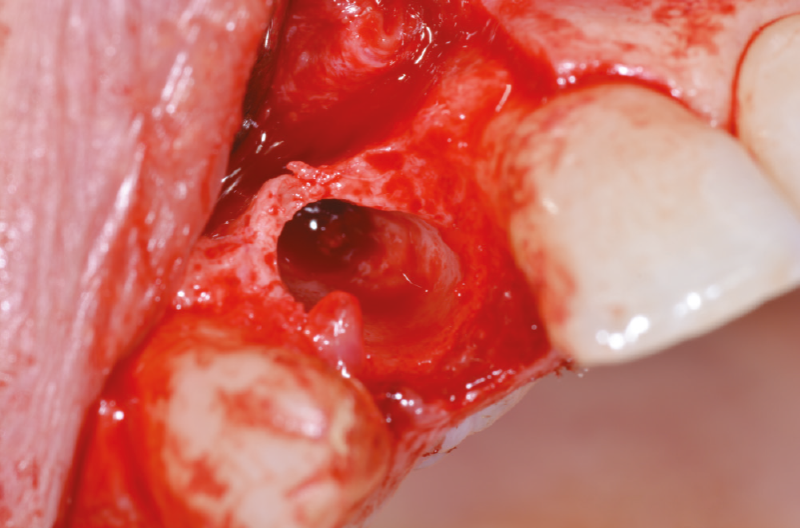
Fig. 16 – Alveolo implantare 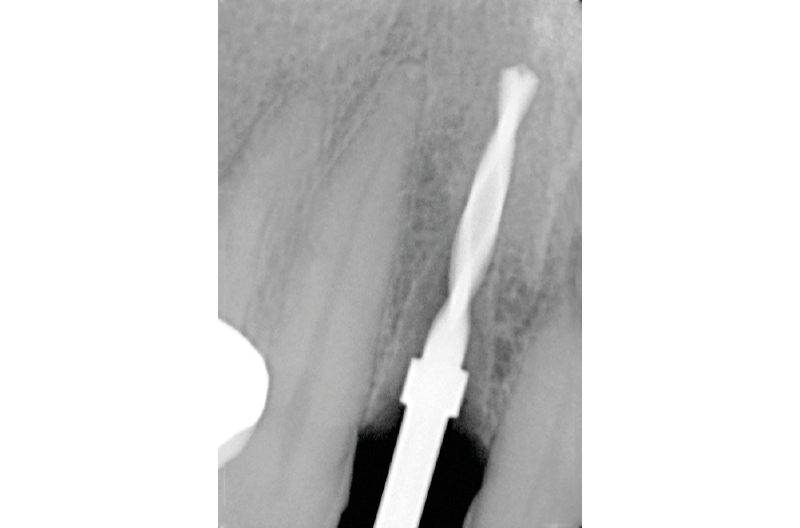
Fig. 17 – Valutazione RX del sito implantare durante la preparazione
A questo punto inseriamo un impianto Leone XCN® Max Stability da 3,75 mm di diametro per 14 mm di lunghezza con contrangolo da implantologia (Fig. 18) e ne completiamo il posizionamento con un cricchetto manuale, fino a posizionare l’impianto 2 mm sotto la cresta ossea (Figg. 19-21).
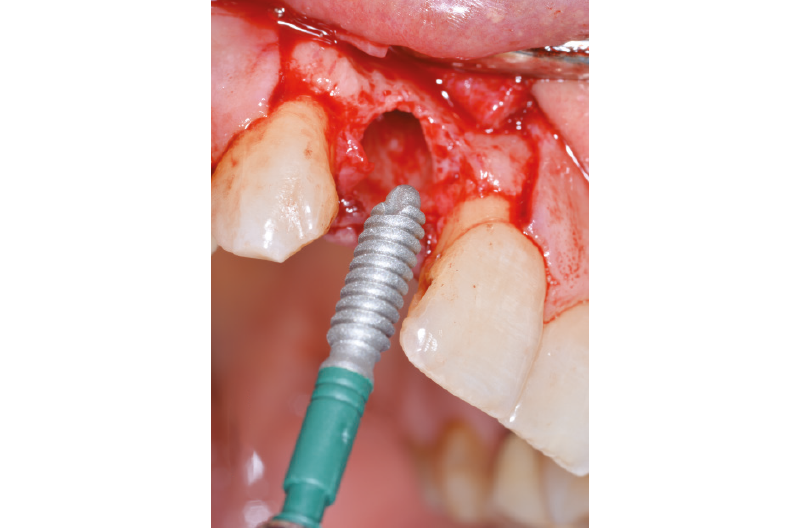
Fig. 18 – Inserimento di un impianto XCN® Max Stability D 3,75 mm 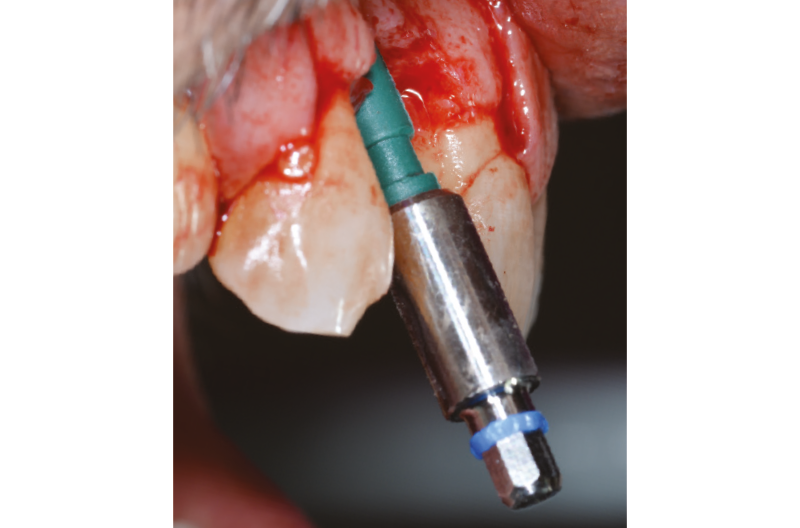
Fig. 19 – Inserimento di un impianto XCN® Max Stability D 3,75 mm 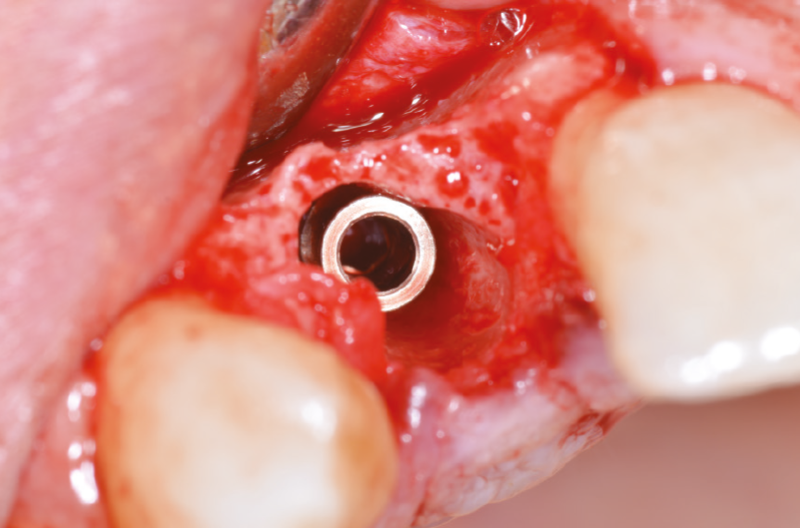
Fig. 20 – Impianto inserito 2 mm sotto la cresta ossea 
Fig. 21 – Impianto inserito 2 mm sotto la cresta ossea
Eseguiamo una radiografia endorale per avere conferma del corretto posizionamento dell’impianto chiuso con un tappo di guarigione in titanio GH 1,5 mm (Figg. 22-24) per mantenere i picchi ossei laterali e per la maturazione dei tessuti molli.2
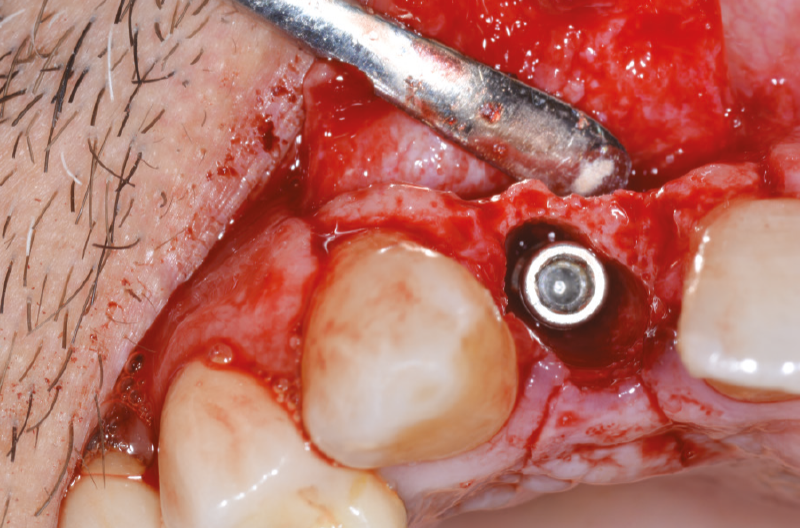
Fig. 22 – Impianto posizionato con tappo di guarigione GH 1,5 mm 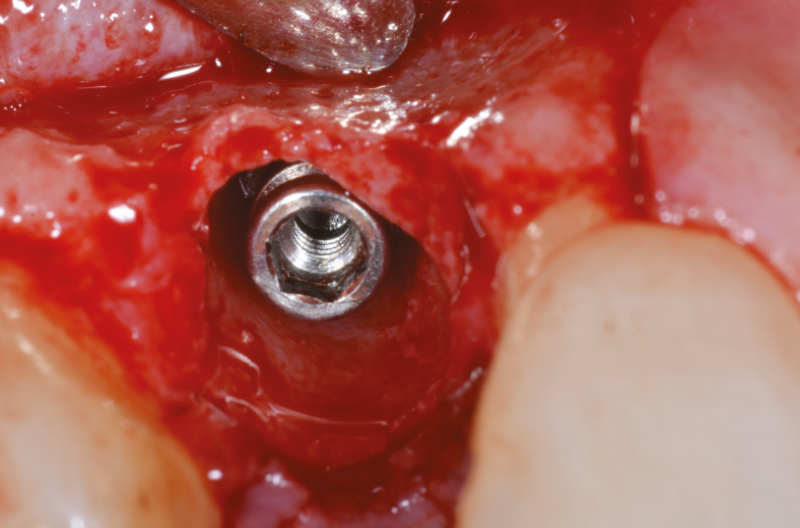
Fig. 23 – Impianto posizionato con tappo di guarigione GH 1,5 mm 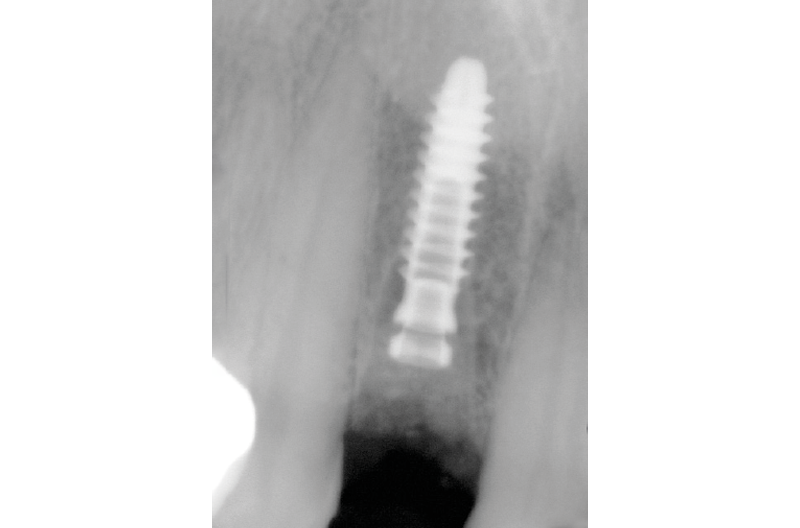
Fig. 24 – Impianto posizionato con tappo di guarigione GH 1,5 mm
Prima della sutura che completerà la fase chirurgica, inseriamo una miscela di osso autologo e biomateriale che andrà a colmare il gap ed eseguiamo dei tagli di rilascio sul periostio per rendere passivo e senza tensioni il lembo (Figg. 25-29).
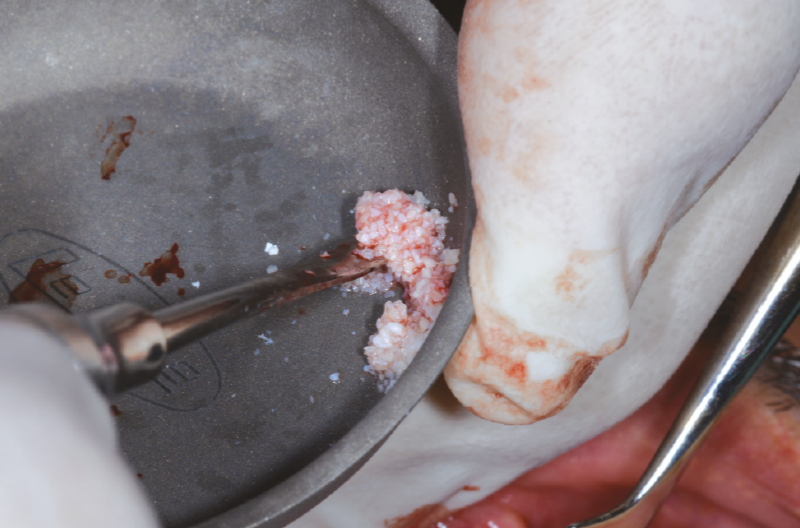
Fig. 25 – Inserimento di una miscela di osso autologo e biomateriale 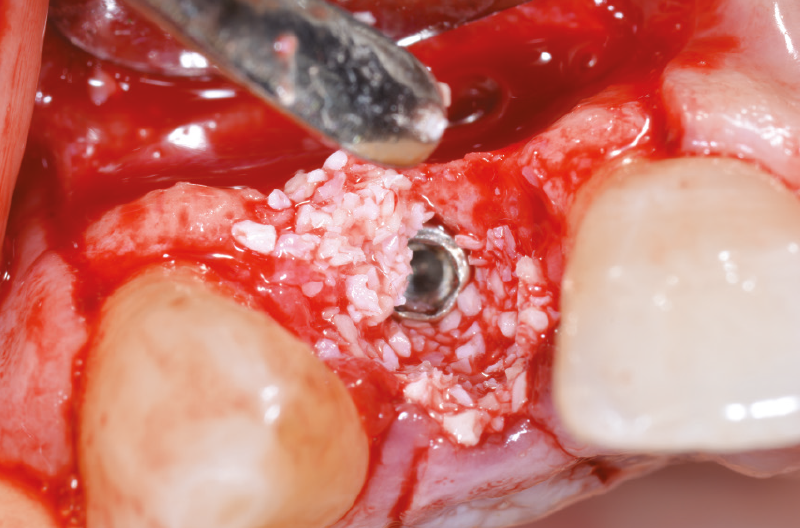
Fig. 26 – Inserimento di una miscela di osso autologo e biomateriale 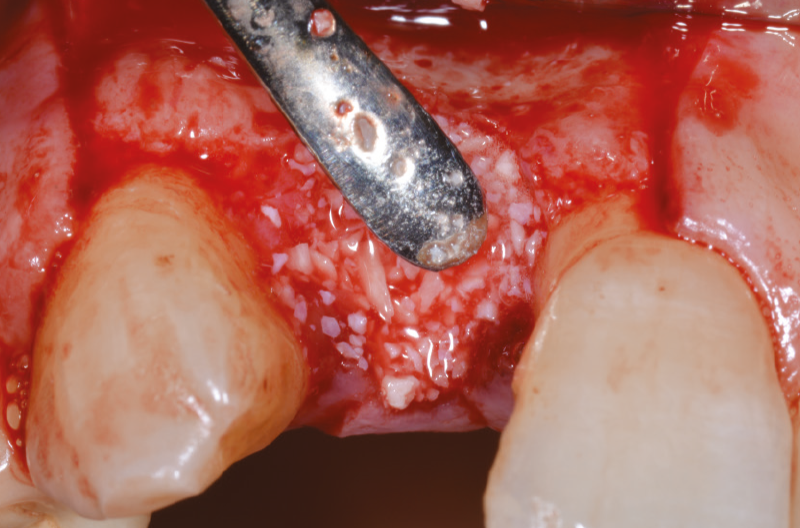
Fig. 27 – Inserimento di una miscela di osso autologo e biomateriale 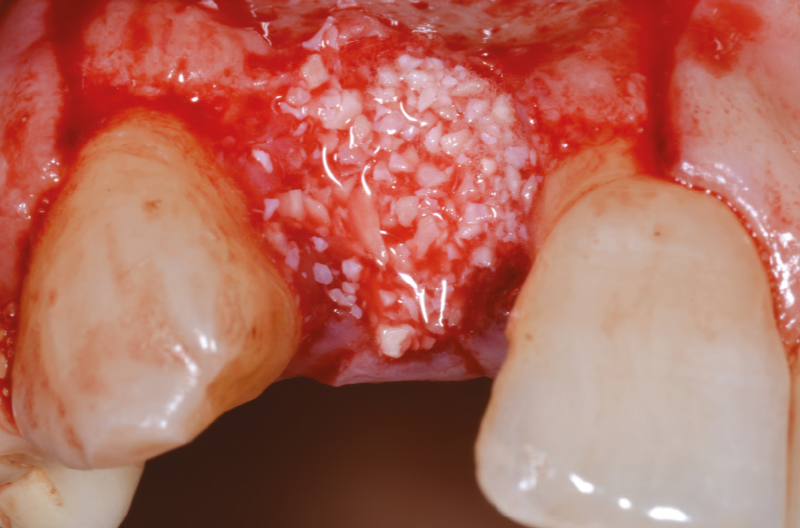
Fig. 28 – Inserimento di una miscela di osso autologo e biomateriale 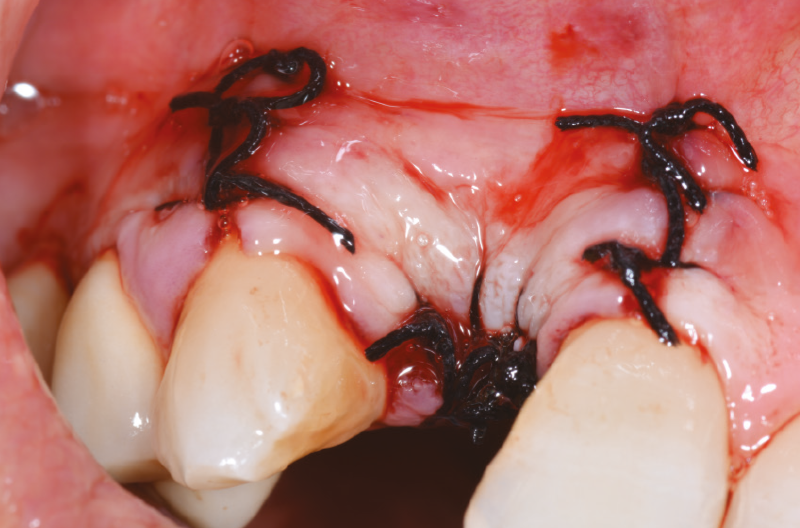
Fig. 29 – Inserimento di una miscela di osso autologo e biomateriale
La gola di scarico delle frese ha consentito di ottenere un recupero osseo utile per il riempimento di spazi residui insieme ad osso eterologo. Nel caso specifico, pur avendo una condizione chirurgica precaria data da un sito estrattivo che non ci consentiva tra l’altro di fare un carico immediato,4,5 siamo riusciti a posizionare l’impianto in posizione ideale e nel pieno rispetto dei tessuti duri e molli. Al termine dell’intervento si applica un provvisorio splintato ai denti adiacenti (Figg. 30, 31).
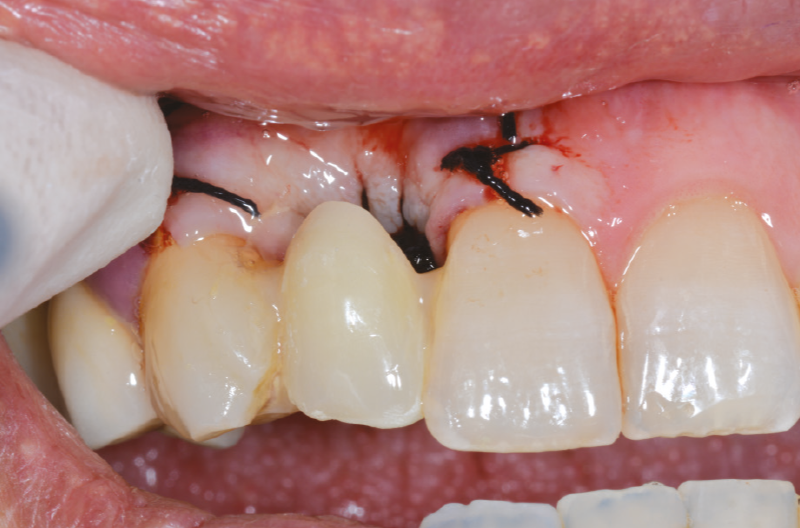
Fig. 30 – Provvisorio splintato ai denti adiacenti 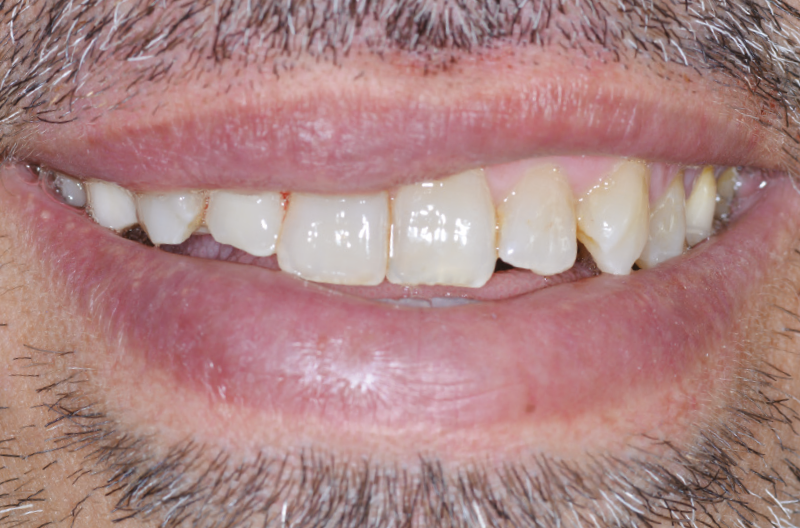
Fig. 31 – Provvisorio splintato ai denti adiacenti
A distanza di 6 mesi dalla prima chirurgia, decidiamo di riaprire il sito eseguendo un solo taglio in cresta e scollando i tessuti molli (Figg. 32-35).
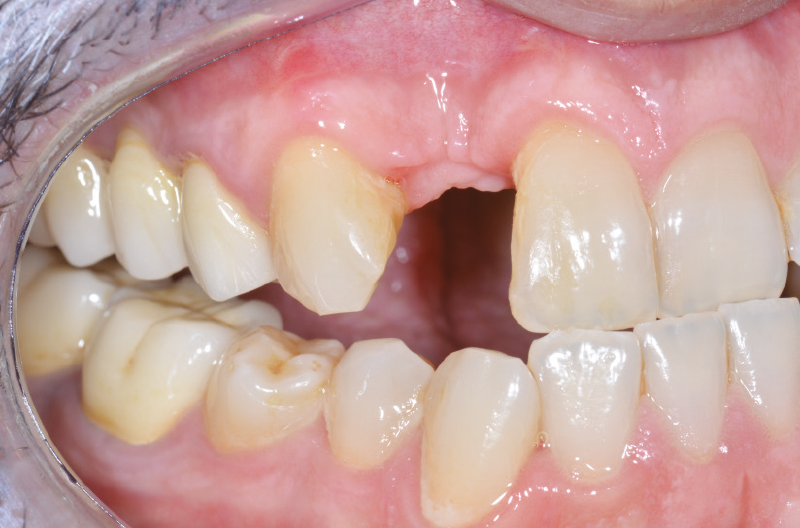
Fig. 32 – Riapertura a 6 mesi 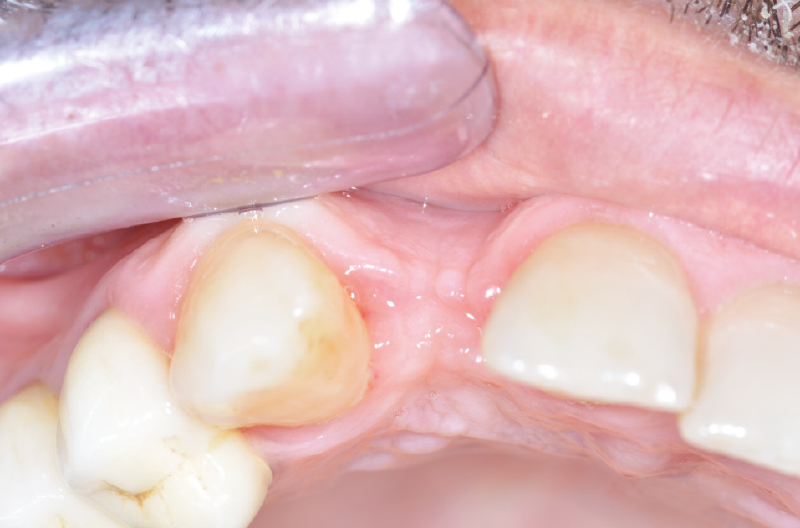
Fig. 33 – Riapertura a 6 mesi 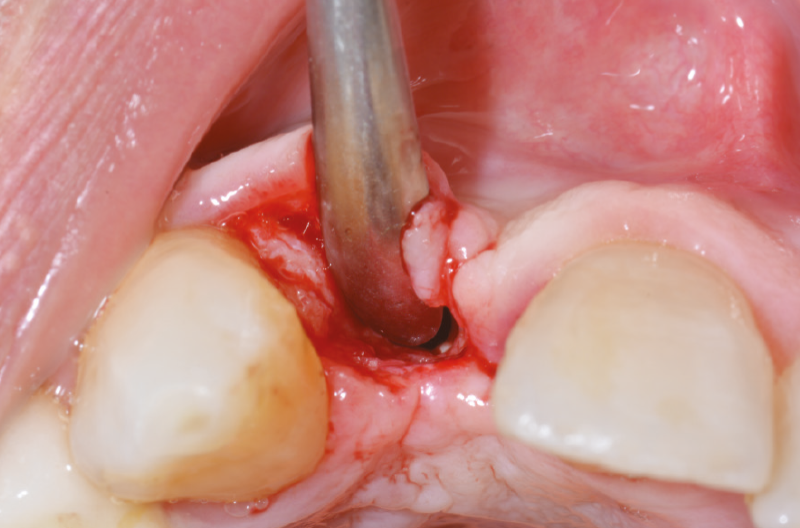
Fig. 34 – Taglio in cresta 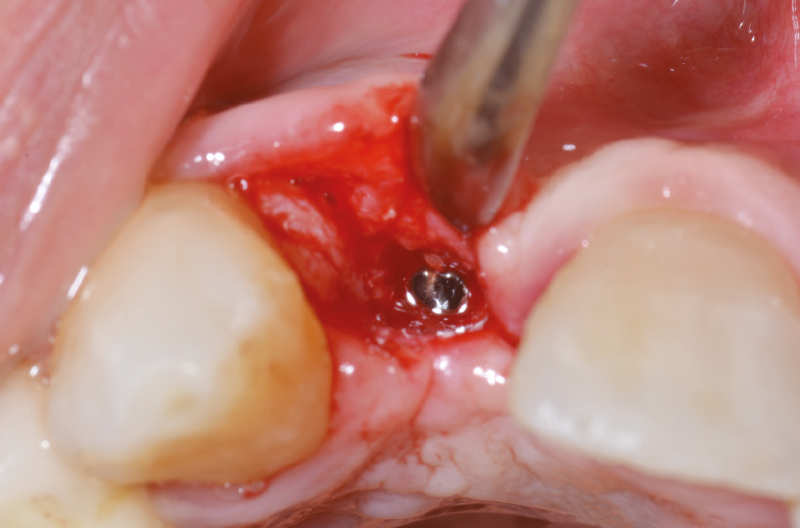
Fig. 35 – Scollamento dei tessuti
Preleviamo dalla confezione un ExaConnect con angolazione a 15° GH 1,5 mm premontato su una vite polifunzionale (Fig. 36) che agevola l’alloggiamento del connettore nell’impianto e notiamo che non riesce ad alloggiarsi perfettamente a causa di tessuto osseo esuberante cresciuto intorno al collo dell’impianto (Figg. 37, 38).
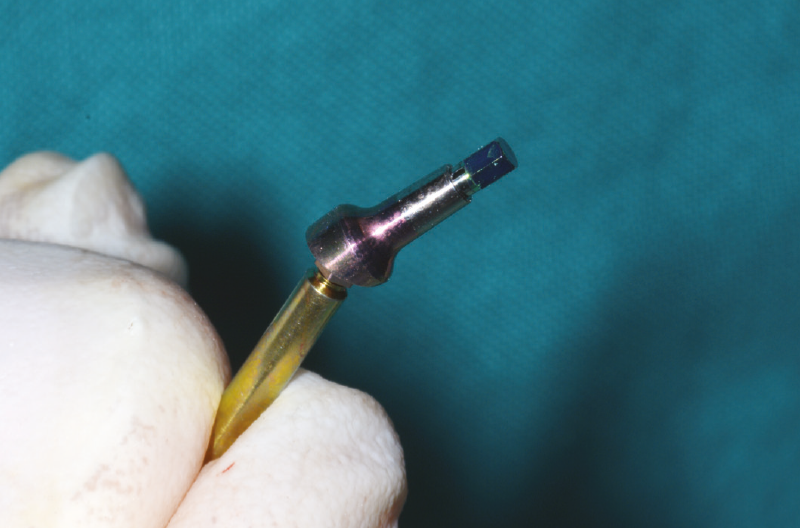
Fig. 36 – ExaConnect 2.2 inclinato a 15° GH 1,5 mm premontato su vite polifunzionale 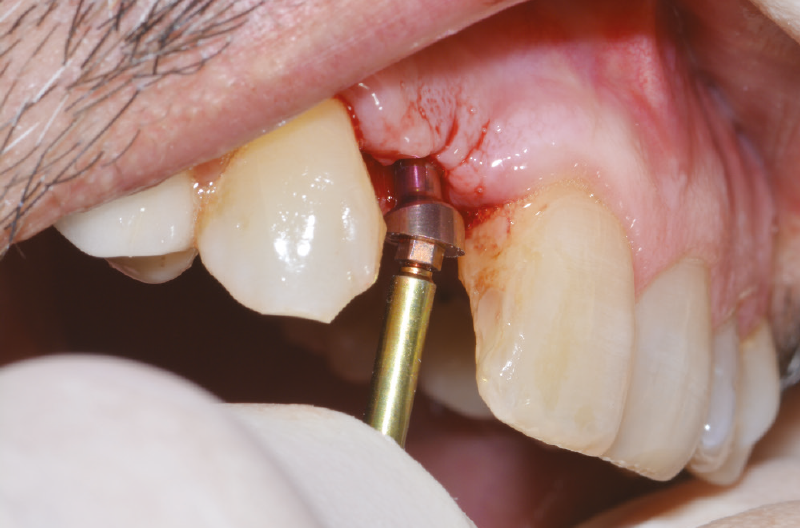
Fig. 37 – Prova dell’ExaConnect nell’impianto: il tessuto osseo perimplantare impedisce il corretto inserimento 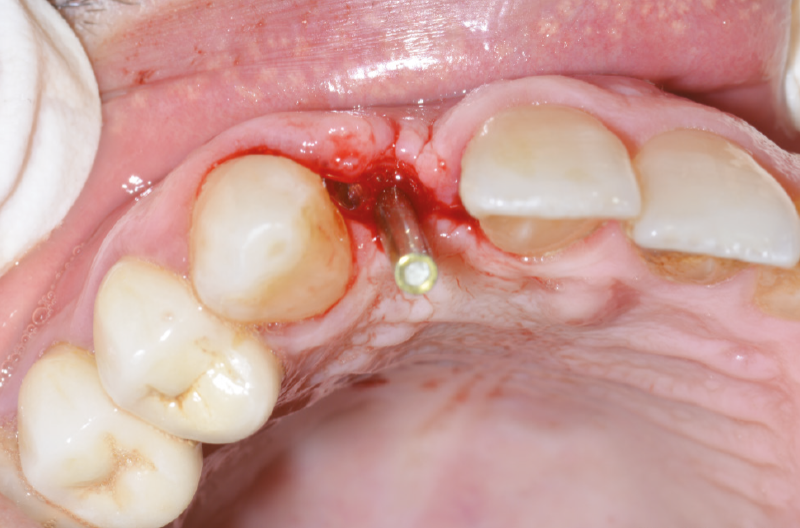
Fig. 38 – Prova dell’ExaConnect nell’impianto: il tessuto osseo perimplantare impedisce il corretto inserimento
Delicatamente e con escavatori taglienti, liberiamo il tessuto osseo di neoformazione e infine inseriamo nuovamente l’ExaConnect nell’impianto, rimuovendo la vite polifunzionale (Figg. 39, 40). Dopo aver accertato il corretto accoppiamento con la fixture, confortati da una rx di controllo, si incona l’ExaConnect con l’ausilio del percussore con la punta in PEEK.
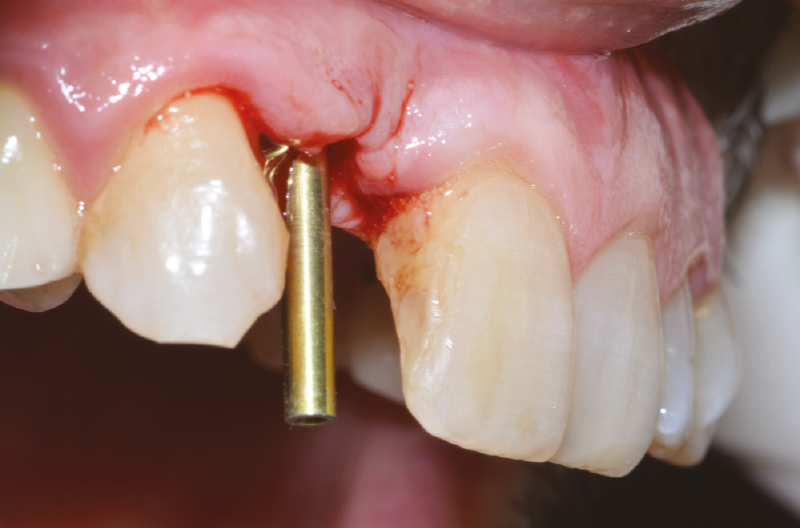
Fig. 39 – ExaConnect correttamente inserito dopo aver liberato la zona 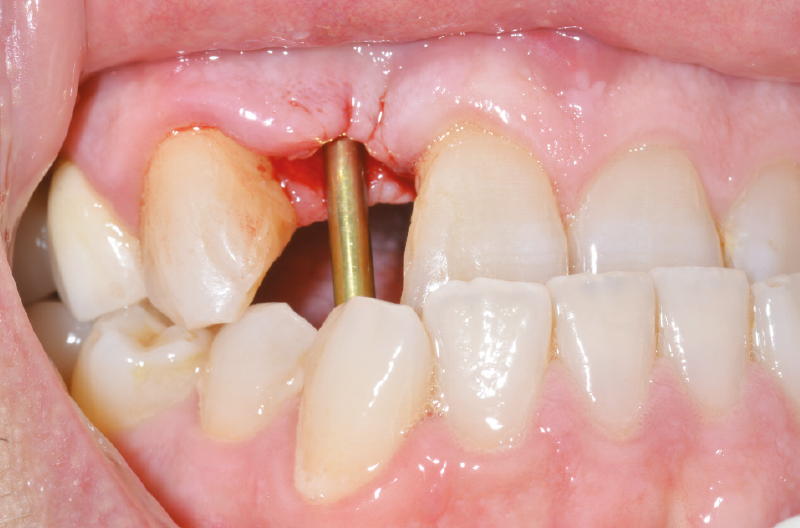
Fig. 40 – ExaConnect correttamente inserito dopo aver liberato la zona
Per la presa dell’impronta si avvita un transfer Pick-up sull’ExaConnect (Fig. 41) e l’impronta viene inviata al laboratorio odontotecnico che avvita l’analogo ExaConnect al transfer Pick-up per la realizzazione di un modello in gesso. Si realizza un provvisorio su moncone Ti-Base per ExaConnect, ribasandolo alla poltrona (Figg. 42-49).
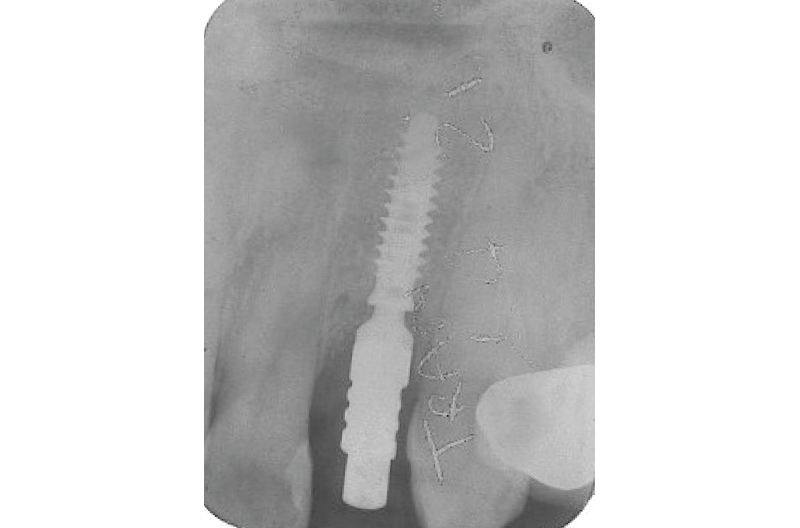
Fig. 41 – Transfer Pick-up per la presa d’impronta 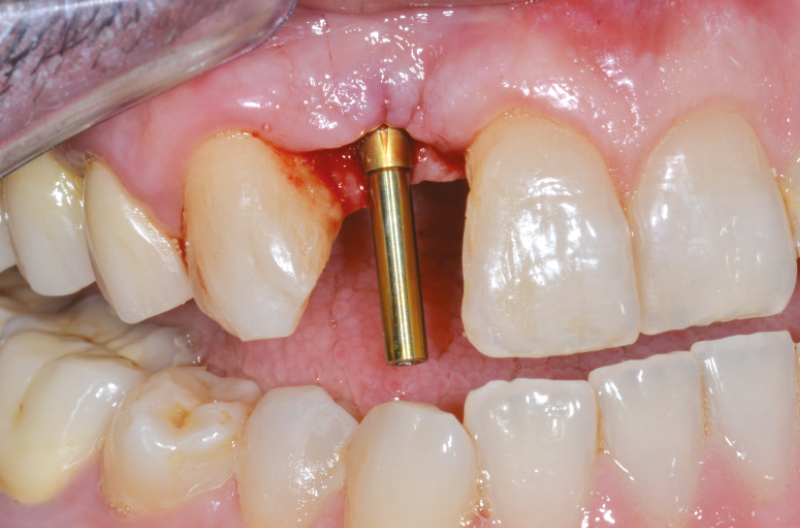
Fig. 42 – ExaConnect con Ti-Base e vite polifunzionale 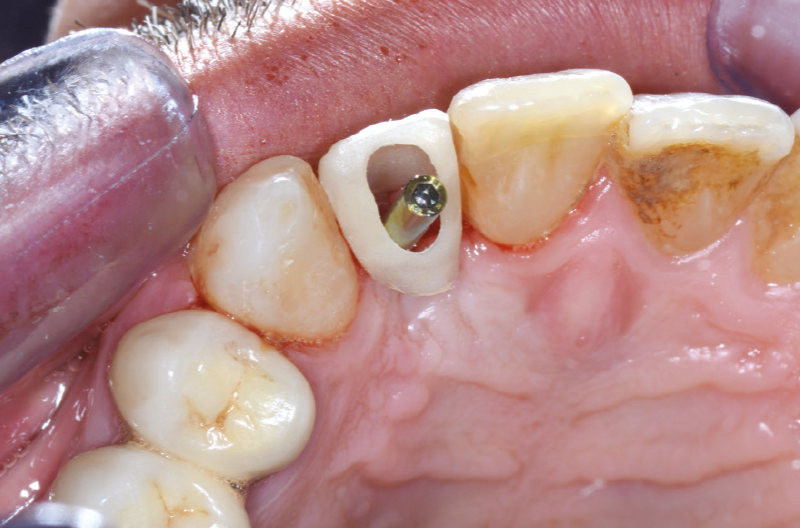
Fig. 43 – Guscio del provvisorio in posizione prima della ribasatura 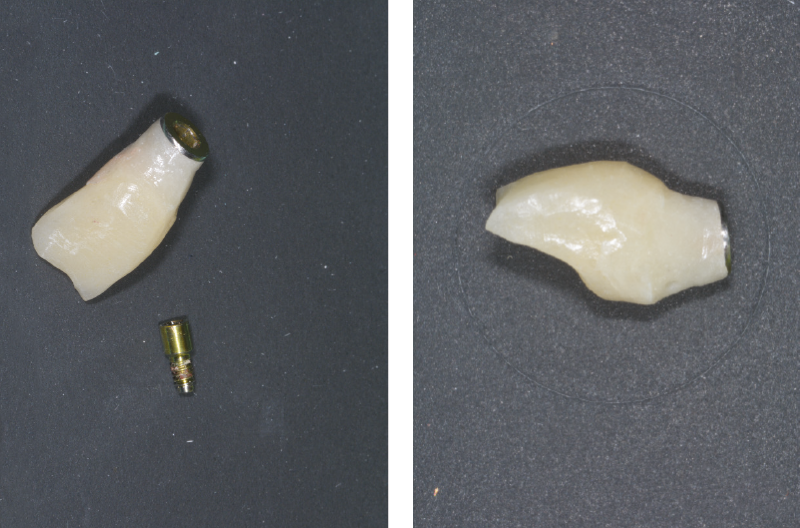
Figg. 44, 45 – Provvisorio finito 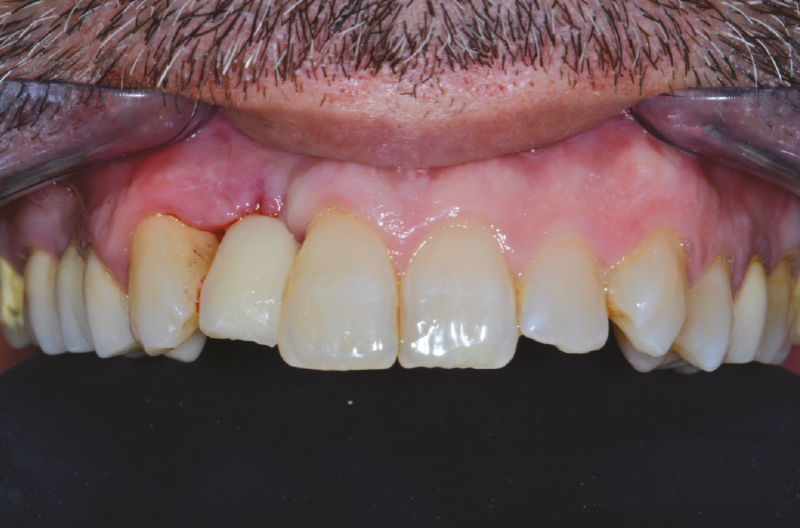
Fig. 46 – Provvisorio avvitato su ExaConnect 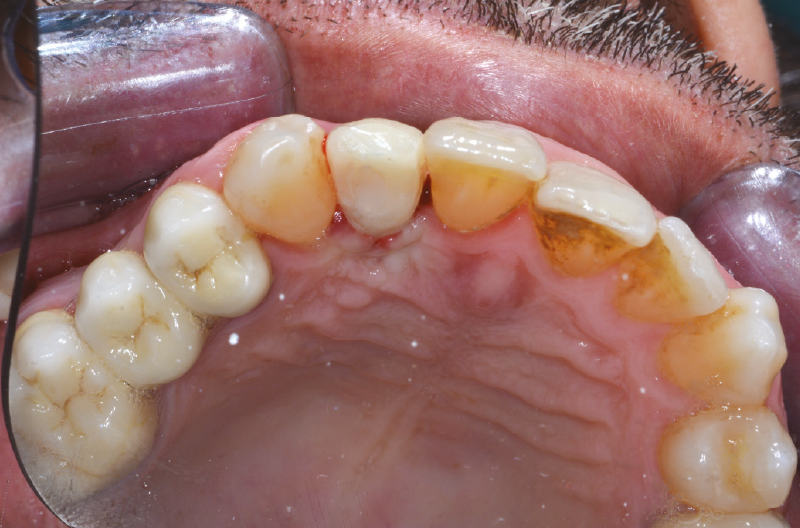
Fig. 47 – Provvisorio avvitato su ExaConnect 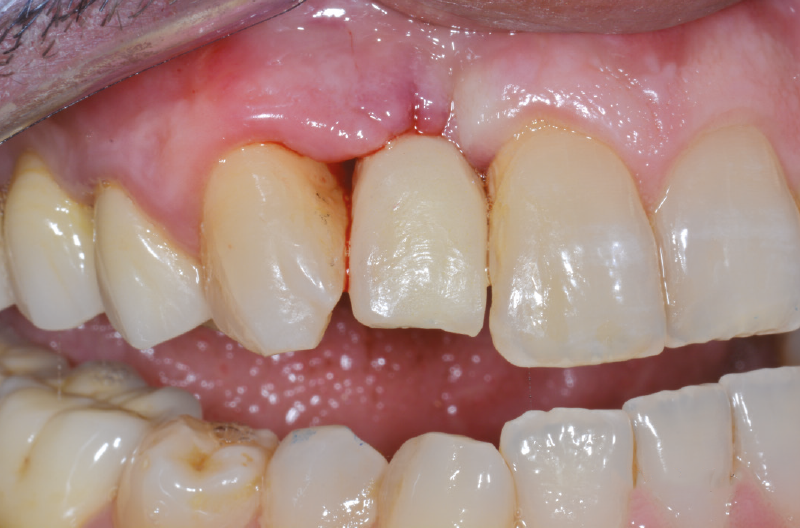
Fig. 48 – Provvisorio avvitato su ExaConnect 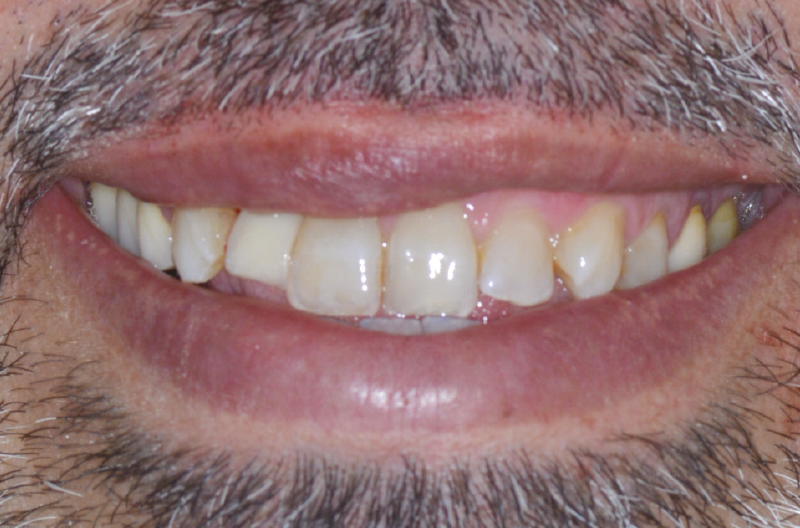
Fig. 49 – Provvisorio avvitato su ExaConnect
Dopo la maturazione dei tessuti molli all’esame intraorale si nota come la papilla tra dente e impianto sia presente ma non ancora matura, con un piccolo cratere e con un’anatomia inversa nella zona interprossimale (Figg. 50-53).
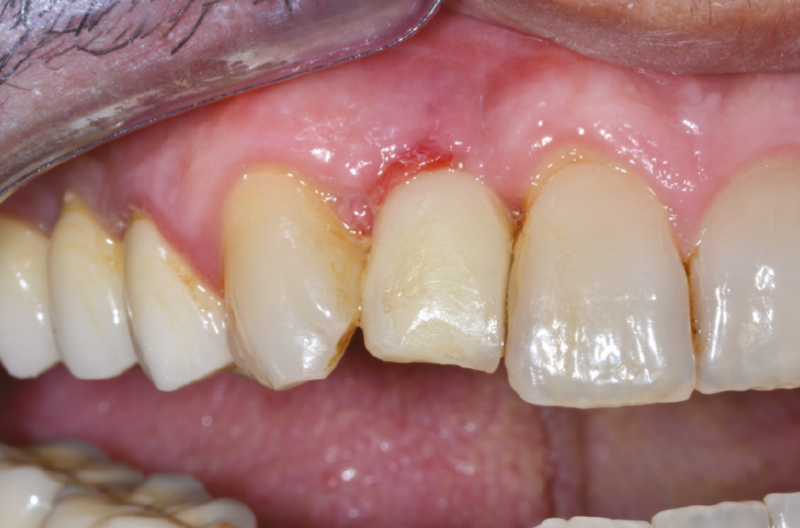
Fig. 50 – Controllo clinico e radiografico dopo maturazione dei tessuti molli 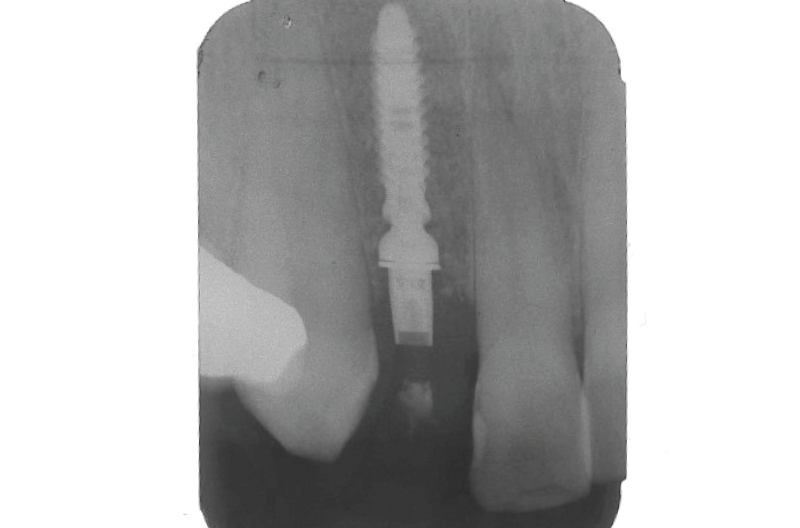
Fig. 51 – Controllo clinico e radiografico dopo maturazione dei tessuti molli 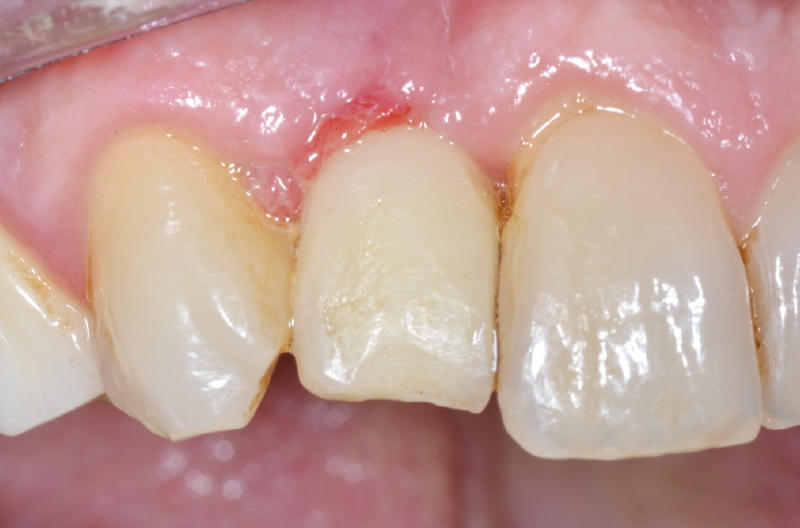
Fig. 52 – Papilla non ancora matura con anatomia inversa nella zona interprossimale 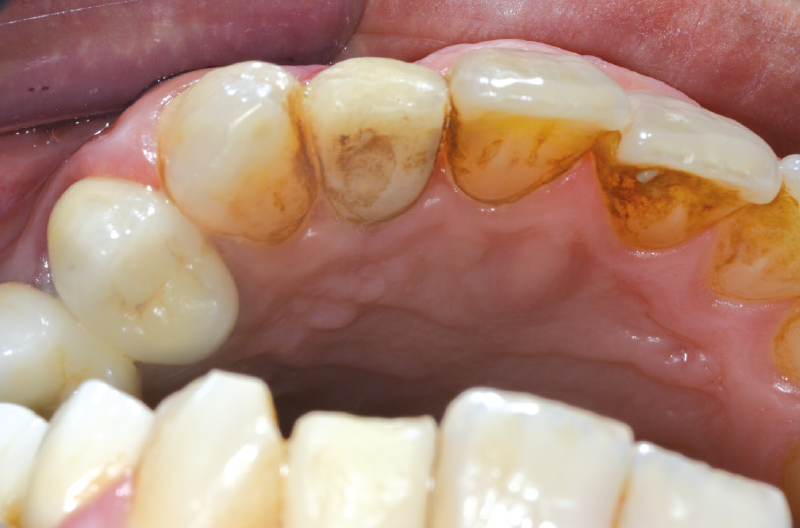
Fig. 53 – Papilla non ancora matura con anatomia inversa nella zona interprossimale
Ciò rappresenta una situazione sfavorevole non solo per l’estetica ma anche per le manovre di igiene orale domiciliare. Si procede, a questo punto, ad una ulteriore modifica della forma del provvisorio, per dare maggiore spazio ai tessuti molli (Figg. 54-62).
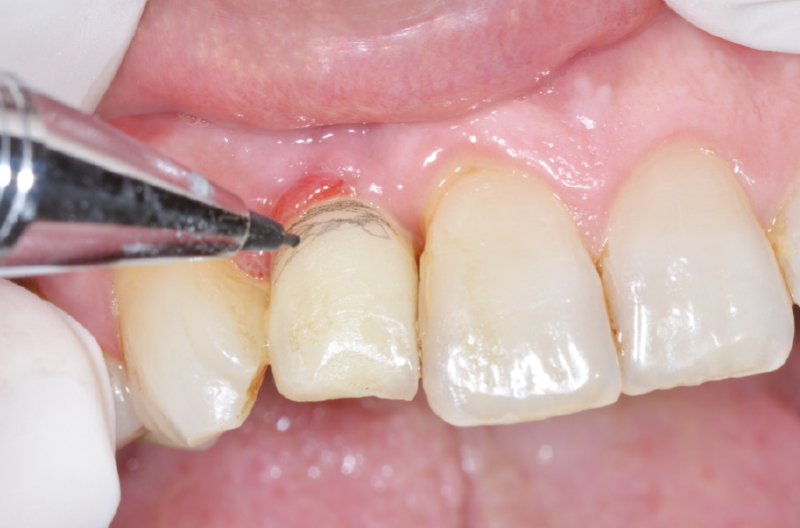
Fig. 54 – Zone da ridurre evidenziate 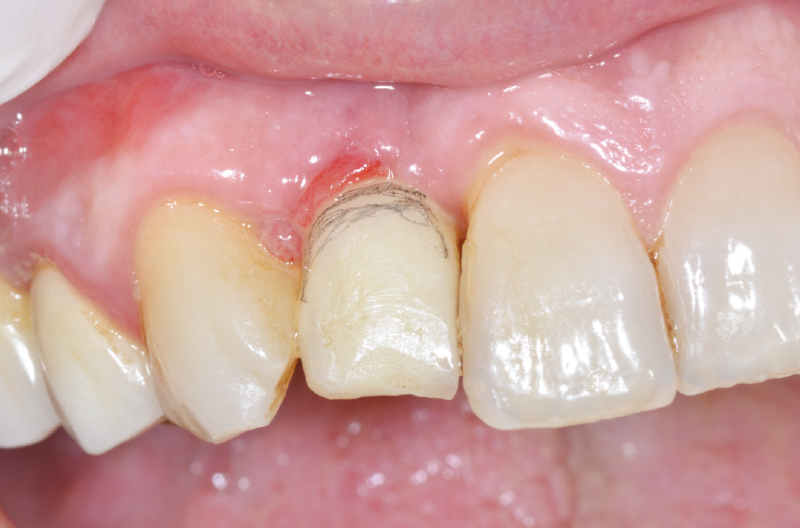
Fig. 55 – Zone da ridurre evidenziate 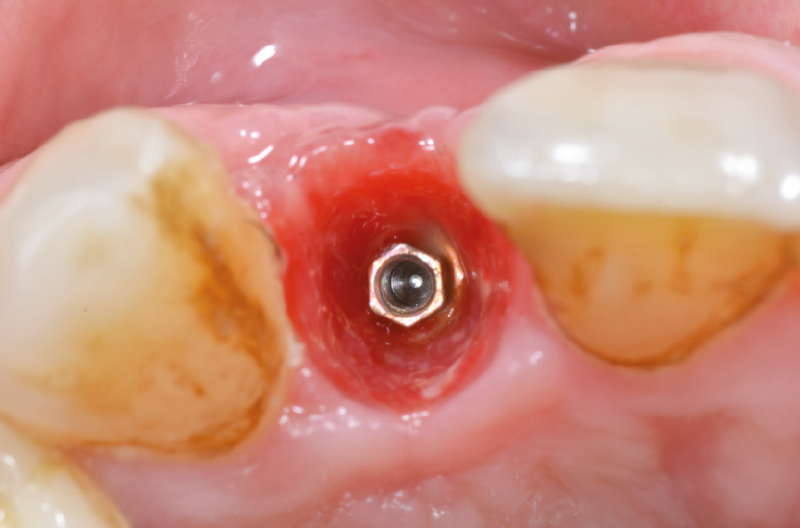
Fig. 56 – Provvisorio rimosso 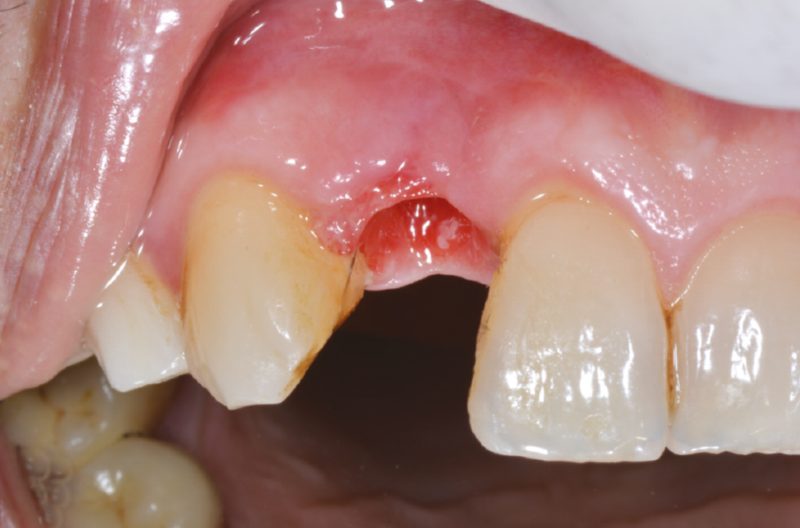
Fig. 57 – Provvisorio rimosso 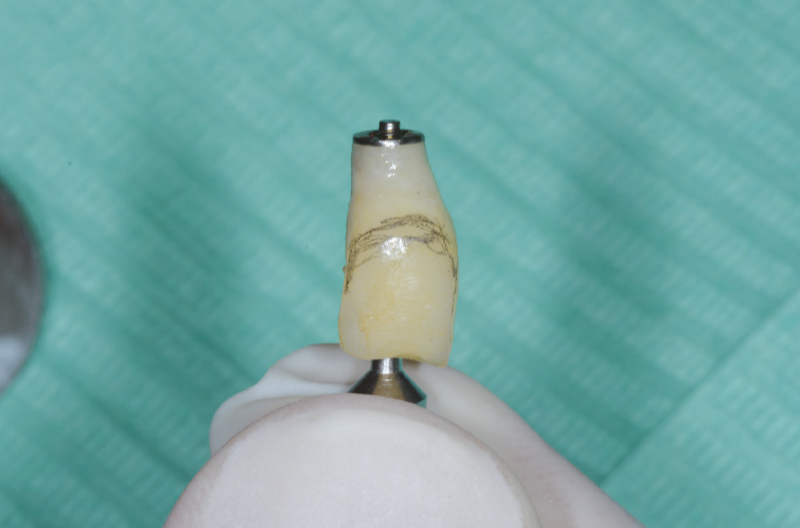
Fig. 58 – Riduzione del provvisorio nelle zone evidenziate per lasciare più spazio ai tessuti molli 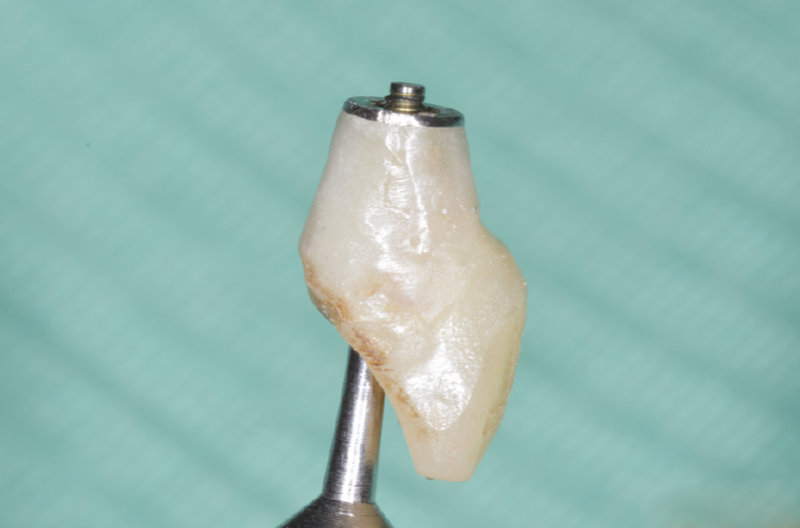
Fig. 59 – Riduzione del provvisorio nelle zone evidenziate per lasciare più spazio ai tessuti molli 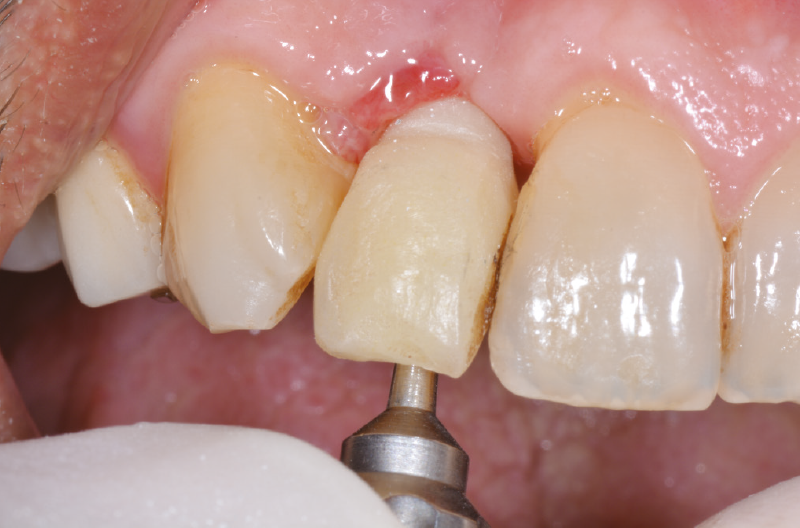
Fig. 60 – Riposizionamento del provvisorio modificato 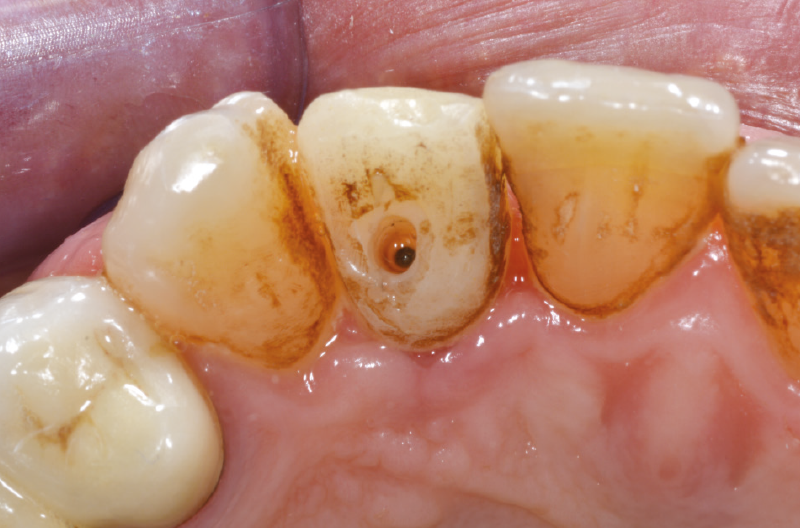
Fig. 61 – Riposizionamento del provvisorio modificato 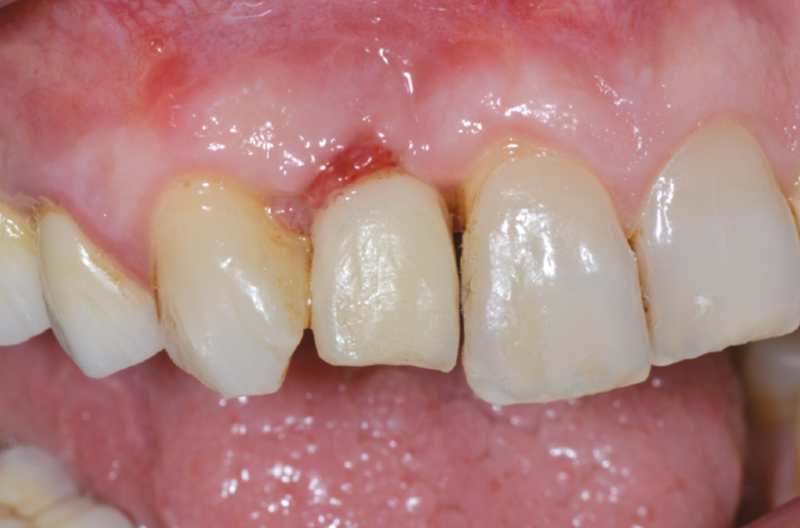
Fig. 62 – Riposizionamento del provvisorio modificato
Nonostante la posizione profonda dell’impianto, grazie all’uso dell’ExaConnect, la rimozione del provvisorio, la sua modifica e il suo riposizionamento sono stati estremamente facili dato che abbiamo lavorato al livello dei tessuti superficiali e non in profondità .
Dopo 4 mesi i tessuti molli si presentano perfettamente ricondizionati e si procede quindi con la consegna della corona definitiva (Figg. 63-66).6
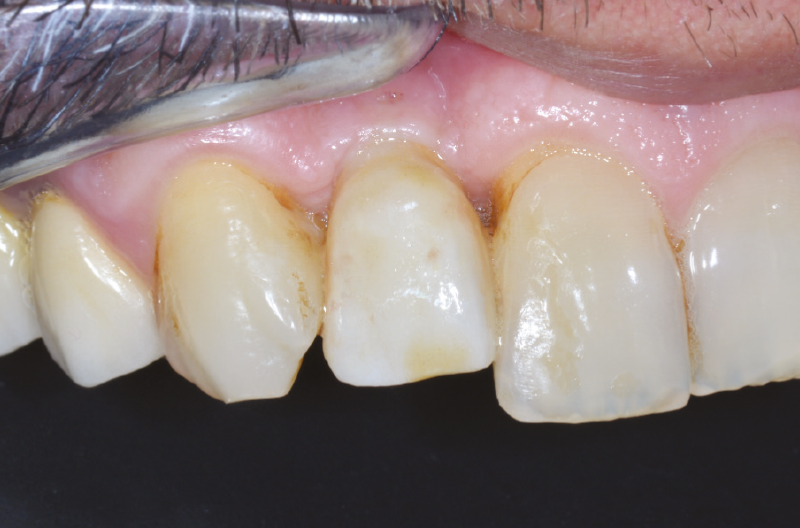
Fig. 63 – Corona definitiva avvitata su ExaConnect 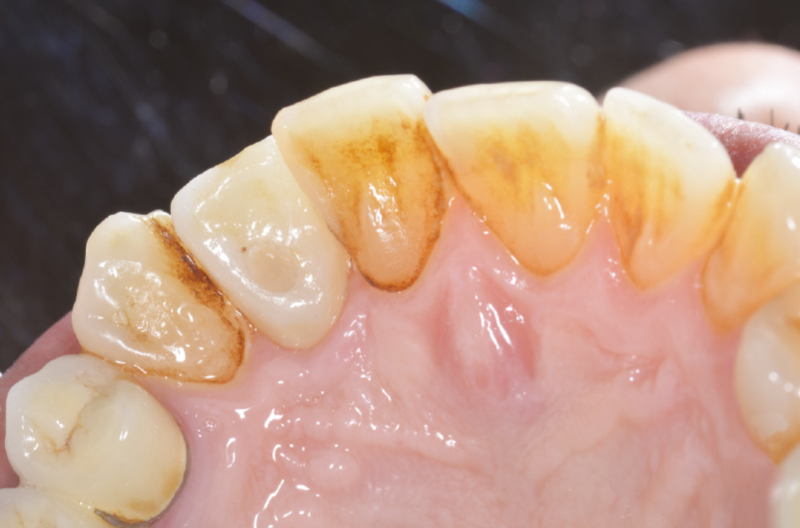
Fig. 64 – Corona definitiva avvitata su ExaConnect 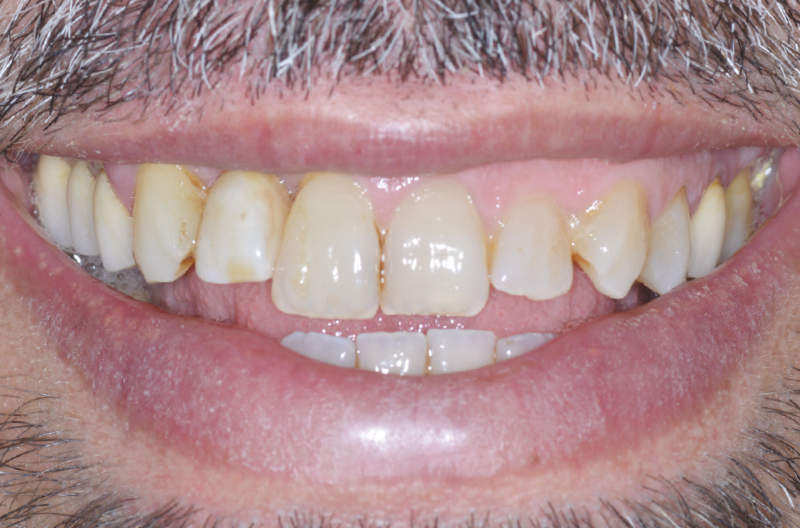
Fig. 64 – Corona definitiva avvitata su ExaConnect 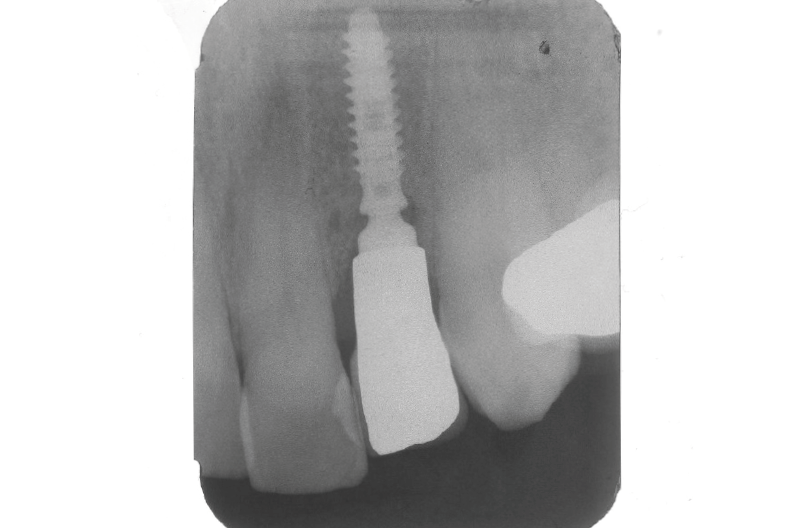
Fig. 66 – Rx di controllo post consegna
Possiamo concludere affermando che in presenza di mucosa molto spessa o di posizione profonda dell’impianto, l’ExaConnect rappresenta un valido ausilio: la connessione a cono Morse tra ExaConnect e impianto, i cui benefici conosciamo da 20 anni, assicura stabilità tissutale e resistenza meccanica nel tempo, mentre lo spostamento della connessione protesica al livello dei tessuti superficiali, assieme alla possibilità di avvitare la corona, facilitano notevolmente le procedure protesiche in queste particolari situazioni cliniche.
Realizzazioni protesiche:
Odt. Gerardo Senatore – Cava de’ Tirreni (SA)
Bibliografia
1Anneroth G, Hedstrom KG, Kjellman O, Kondell PA & Nordenram A. Endosseus titanium implants in extraction sockets. An experimental study in monkeys. Int J Oral Surg 1985; 14:50-54.
2Barzilay I, Graser GN, Iranpour B, Natiella JR & Proskin HM. Immediate implantation of pure titanium implants into extraction sockets of Macaca fascicularis. Part II: Histologic observations. Int J Oral Maxillofac Implants 1996; 11:489-497.
3Branemark PI. Osseointegration and its experimental background. J Prosthet Dent 1983; 50:399-410.
4Russo N, Coppola G, Montisci D, Ciaravolo M, Mascolo A. Immediate load small diameter implant: could represent a simplified fixed solution in lateral incisor agenesis? EC Dental Science 2019;18(2):221-225.
5Russo N, Coppola G, Montisci D, Ciaravolo M. Agenesia di un incisivo laterale superiore: impianto di piccolo diametro e carico immediato. Exacone News 2017;(25):39-45.
6Russo N, Coppola G, Montisci D, Ciaravolo M. Trattamento implantoprotesico di un’agenesia bilaterale degli incisivi laterali superiori con impianti Narrow ed ExaConnect. Exacone News 2019;(28):69-79.

