Autori:┬ĀDr. Nicola Lucchiari, Dr. Luigi Lucchiari
LŌĆÖimplantologia moderna, grazie anche alla crescente presenza delle tecnologie digitali, si sta orientando sempre di pi├╣ sulla pianificazione dei trattamenti per lŌĆÖottenimento di risultati funzionali ed estetici predicibili, mediante lŌĆÖutilizzo di diverse tecniche.
Il raggiungimento di tali risultati rappresenta il punto di arrivo di un percorso che inizia con la formulazione di una corretta diagnosi e di un piano di trattamento. In questo percorso il clinico, dopo la raccolta e lŌĆÖelaborazione delle informazioni ottenute mediante esame obiettivo ed indagini strumentali, identifica la soluzione riabilitativa migliore per il paziente.[1,2]
Risulta quindi evidente che le informazioni ottenute in questa fase iniziale rappresentano la base per una corretta riabilitazione implanto-protesica.
EŌĆÖ fondamentale che il clinico abbia il maggior numero di informazioni riguardo la morfologia ossea dei possibili siti implantari del paziente, ma in letteratura non vi ├© chiarezza riguardo gli esami radiologici da utilizzare.[3]
Lo scopo del presente lavoro ├© quello di analizzare brevemente, in modo narrativo, le eventuali linee guida sullŌĆÖutilizzo della Cone Beam Computed Tomography (CBCT) in implantologia presenti in letteratura.
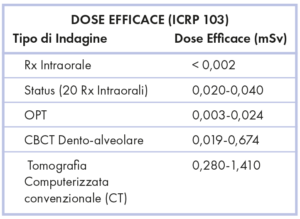
Gli Autori del presente lavoro hanno deciso di non considerare la Tomografia Computerizzata convenzionale (CT) in quanto presenta un rischio biologico per il paziente decisamente superiore rispetto alla CBCT (Dose efficace CBCT = 0,019-0,674 mSv; Dose Efficace CT = 0,280-1,410 mSv), come mostrato in Tabella 1.[4,5]
- Tabella 1 – Dati estratti da: Harris D, Horner K, Gr├Čndal K, Jacobs R, Helmrot E, Benic GI, et al. E.A.O. Guidelines for the use of diagnostic imaging in implant dentistry 2011. A consensus workshop organized by the European Association for Osseointegration at the Medical University of Warsaw. Clin Oral Implants Res 2012; 23(11):1243-53
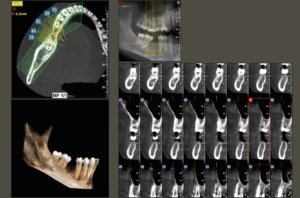
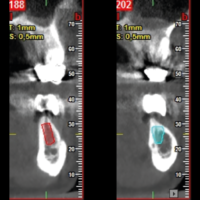
La Cone Beam Computed Tomography ├© un esame che ci permette di ottenere immagini tridimensionali (cross-sectional) delle strutture ossee del paziente (Fig. 1), fornendo informazioni riguardanti il volume osseo residuo e superando quindi i limiti diagnostici delle indagini bidimensionali come Ortopantomografia (OPT) ed Rx Intraorale (RxIO).[6,7]
- Fig. 1
Inoltre, secondo Hu et al. (2012), le misurazioni ottenute mediante CBCT sono pi├╣ accurate rispetto a quelle ottenute mediante Ortopantomografia e, a differenza delle indagini bidimensionali, lŌĆÖaccuratezza della scansione ├© indipendente dal posizionamento dellŌĆÖoggetto, come dimostrato da Tomasi et al. (2011).[8,9] Di contro il rischio biologico per il paziente ├© maggiore in quanto la dose efficace di radiazioni somministrata risulta essere pi├╣ elevata rispetto alle indagini bidimensionali (Dose Efficace RxIO <0,002 mSv; Dose Efficace OPT = 0,003-0,024 mSv; Dose Efficace CBCT = 0,019-0,674 mSv), come mostrato in Tabella 1.[4]
Quindi quando richiedere questo tipo di indagine? In letteratura si trovano pareri discordanti.
Molti autori ritengono che si debba ricorrere alle immagini cross-sectional solo in alcuni casi selezionati, senza per├▓ specificare i criteri di selezione che il clinico deve applicare nella decisione;[4,10,11] altri invece affermano che lŌĆÖOPT e le RxIO forniscono poche informazioni per il corretto posizionamento degli impianti a causa dellŌĆÖassenza della dimensione bucco-linguale e che quindi devono essere utilizzate solo per identificare i possibili siti implantologici da analizzare successivamente mediante lŌĆÖutilizzo di immagini cross-sectional.[6,8,12,13]
LŌĆÖEuropean Association for Osseointegration (E.A.O.) nel 2011 elabora le linee guida sullŌĆÖimaging diagnostico in implantologia mantenendo sostanzialmente invariata la posizione gi├Ā espressa nelle precedenti linee guida elaborate nel 2002, con la differenza che nelle linee guida del 2002 non viene menzionata la CBCT.
Nelle linee guida del 2011 si evidenzia come la tomografia rappresenti lŌĆÖunica indagine per ottenere una stima affidabile dellŌĆÖampiezza ossea e che sia da preferire lŌĆÖutilizzo della CBCT rispetto alla CT convenzionale per la minor dose efficace di radiazioni somministrata al paziente.
A fronte di queste considerazioni viene sottolineato che se lŌĆÖesame obiettivo e le indagini radiografiche convenzionali (OPT ed eventualmente RxIO) mostrano sufficiente quantit├Ā di osso per il posizionamento dellŌĆÖimpianto ed identificano bene le strutture anatomiche ed eventuali difetti ossei, non vi sia la necessit├Ā di ricorrere ad ulteriori indagini radiologiche.
Viene per├▓ specificato che lŌĆÖutilizzo delle immagini cross-sectional pu├▓ risultare utile per lŌĆÖottimizzazione degli aspetti biomeccanici, estetici e funzionali nel posizionamento di un impianto e che le informazioni diagnostiche possono essere migliorate mediante lŌĆÖutilizzo dellŌĆÖindagine tridimensionale in associazione a templates radiografici, pianificazione computer assistita e guide chirurgiche. Viene inoltre sottolineato che lŌĆÖutilizzo dellŌĆÖindagine tridimensionale pu├▓ essere dŌĆÖaiuto nel planning del trattamento e nel miglioramento della predicibilit├Ā del risultato protesico.[1,4]
Nel 2012 lŌĆÖAmerican Academy of Oral and Maxillofacial Radiology (A.A.O.M.R.) prende una posizione pi├╣ netta rispetto a quella dellŌĆÖE.A.O., pubblicando un ŌĆ£Position PaperŌĆØ sui criteri di utilizzo della CBCT in implantologia e ribadendo in modo sostanziale quanto gi├Ā espresso in un report del 2001.
Nel lavoro del 2012 viene specificato in modo esplicito di:
– utilizzare lŌĆÖOrtopantomografia come indagine di scelta nella valutazione iniziale del paziente implanto-protesico (Recommendation 1);
– utilizzare Rx intraorali periapicali per implementare le informazioni preliminari ottenute mediante Ortopantomografia (Recommendation 2);
– non utilizzare immagini cross-sectional (CBCT inclusa) come indagine iniziale del paziente implanto-protesico (Recommendation 3);
– utilizzare immagini cross-sectional per esaminare ogni potenziale sito implantare, in particolare utilizzare immagini ottenute tramite CBCT in quanto la CT convenzionale ├© sensibile alla tecnica di esecuzione, produce immagini pi├╣ difficili da interpretare e sottopone il paziente ad una dose pi├╣ elevata di radiazioni ionizzanti rispetto alla CBCT (Recommendation 4);
– utilizzare la CBCT come indagine di scelta per lŌĆÖanalisi preoperatoria dei potenziali siti implantari (Recommendation 5).[13,14]
NellŌĆÖutilizzo delle immagini cross-sectional nelle fasi post-chirurgiche e di follow-up E.A.O. e A.A.O.M.R. sono sostanzialmente concordi nellŌĆÖaffermare che non si debba mai ricorrere a tali indagini per il follow-up di impianti asintomatici e che nelle fasi post-chirurgiche il ricorso ad immagini cross-sectional debba essere riservato solo ai casi che presentano determinate complicanze (nella Recommendation 9 della Position Paper dellŌĆÖA.A.O.M.R. viene raccomandato lŌĆÖutilizzo della CBCT e vengono identificate come complicanze che impongono lŌĆÖutilizzo della CBCT la mobilit├Ā dellŌĆÖimpianto e sintomi di alterazioni sensoriali).[4,14]
Nel 2015 lŌĆÖE.A.O. pubblica il Report del congresso scientifico annuale ribadendo la carenza di linee guida in letteratura per un corretto utilizzo della CBCT in implantologia e cambiando lŌĆÖapproccio decisionale che il clinico dovrebbe utilizzare rispetto a quello proposto nel 2011. In questo report, infatti, al posto di una descrizione generica delle situazioni cliniche in cui utilizzare le immagini cross-sectional vengono posti dei quesiti clinici ŌĆ£rilevantiŌĆØ, dalla cui risposta dipender├Ā la scelta da parte del clinico se ricorrere o meno allŌĆÖutilizzo di indagini tridimensionali (ovviamente nel lavoro non sono state date le risposte a tali quesiti). Il report pone quesiti clinici a seconda della regione anatomica potenzialmente interessata (mascellare superiore regione anteriore e posteriore, mandibola regione anteriore e posteriore) il primo dei quali, comune a tutte le regioni anatomiche considerate, ├© ŌĆ£Is correct 3-dimensional (3D) implant positioning possible?ŌĆØ.[15]
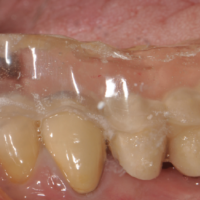
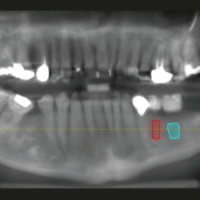
L’opinione degli Autori del presente lavoro ├© che per posizionare correttamente un impianto nelle tre dimensioni dello spazio debbano essere note non solo le tre dimensioni ma anche le condizioni del potenziale sito implantare; quindi in accordo con quanto affermato dagli studi dellŌĆÖ A.A.O.M.R. e in un lavoro del 2012 di uno degli Autori, ├© indubbio che lŌĆÖunico modo per ottenere queste informazioni in fase di pianificazione sia ricorrere allŌĆÖutilizzo della CBCT, possibilmente in associazione a template radiografico con reperi radiopachi ottenuti mediante ceratura diagnostica per una pianificazione ŌĆ£protesicamente guidataŌĆØ del caso (Figg. 2-5).
- Fig. 2
- Fig. 3
- Figg. 4,5
Gli Autori ritengono inoltre che sia necessario lŌĆÖutilizzo della CBCT nella pianificazione del caso implanto-protesico per evitare che la gestione delle eventuali complicanze possa essere considerata dal punto di vista medico-legale frutto di negligenza da parte del clinico, come sottolineato in uno studio del 2009 di Wheeler e Bollinger che parla di ŌĆ£legal standard of care in dental implantsŌĆØ in cui si enfatizza lŌĆÖimportanza di una corretta formazione dello specialista e di una corretta selezione e programmazione del caso.[16]
Gli Autori quindi ritengono di poter concludere affermando che il ricorso alla CBCT nelle fasi post-implantologiche debba essere limitato a quei casi in cui si verifichino complicanze importanti e che si debba sempre ricorrere allŌĆÖutilizzo della CBCT nella pianificazione del caso implanto-protesico.
Bibliografia
[1]┬Ā Harris D, Buser D, Dula K, Gr├Čndal K, Harris D, Jacobs R, et al. E.A.O. Guidelines for the use of diagnostic imaging in implant dentistry. Clin Oral Impl Res 2002;13:566-70.
[2] Gatti C, Chiapasco M, Casentini P, Procopio C. Manuale illustrato di implantologia orale. Diagnosi, chirurgia e protesi. Milano: Elsevier, 2006.
[3] Lucchiari N, Bacci C, Minozzi A, Triscari C, Bressan E. Indicazione allŌĆÖesecuzione degli esami radiografici in implantologia┬Ā Ital Oral Surg 2012;11:1-6.
[4] Harris D, Horner K, Gr├Čndal K, Jacobs R, Helmrot E, Benic GI, et al. E.A.O. Guidelines for the use of diagnostic imaging in implant dentistry 2011. A consensus workshop organized by the European Association for Osseointegration at the Medical University of Warsaw. Clin Oral Implants Res 2012; 23(11):1243-53.
[5] Bornstein MM, Scarfe WC, Vaughn VM, Jacobs R. Cone beam computed tomography in implant dentistry: a systematic review focusing on gudelines, indications, and radiation dose risks. Int J Oral Maxillofac Implants 2014; 29:55-57.
[6] Mupparapu M, Singer SR. Implant imaging for the dentist. J Can Dent Assoc 2004;70:32.
[7] Hedes┬Ėiu M, Balog C, Ba╦ś ciut G, Ba╦ś ciut M, Fildan F, Pop A, et al. The accuracy of alveolar crest dimensions measurement for dental implants. In vitro study. Rev Med Chir Soc Med Nat Iasi 2008;112:224-8.
[8] Hu KS, Choi DY, Lee WJ, Kim HJ, Jung UW, Kim S. Reliability of two different presurgical preparation methods for implant dentistry based on panoramic radiography and cone-beam computed tomography in cadavers. J Periodontal Implant Sci 2012;42:39-44.
[9] Tomasi C, Bressan E, Corazza B, Mazzoleni S, Stellini E, Lith A. Reliability and reproducibility of linear mandible measurements with the use of a cone-beam computed tomography and two object inclinations. Dentomaxillofac Radiol 2011;40(4):244-50.
[10] Zitzmann NU, Margolin MD, Weiger R, Krasti G. Patient assessment and diagnosis in implant treatment. Aust Dent J 2008;53:3-10.
[11] BouSerhal C, Jacobs R, Quirynen M, van Steenberghe D. Imaging technique selection for the preoperative planning of oral implants: a review of the literature. Clin Implant Dent Relat Res 2002;4:156-72.
[12] Handelsman M. Surgical guidelines for dental implant placement. Br Dent J 2006;201:139-52.
[13] White SC, Heslop EW, Hollender LG, Mosier KM, Ruprecht A, Shrout MK. Parameters of radiologic care: an official report of the American Academy of Oral and Maxillofacial Radiology. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2001;91:498-511.
[14] Tyndall DA, Price JB, Tetradis S, Ganz SD, Hildebolt C, Scarfe WC. American Academy of Oral and Maxillofacial Radiology. Position statement of the American Academy of Oral and Maxillofacial Radiology on selection criteria for the use of radiology in dental implantology with emphasis on cone beam computed tomography. Oral Surg Oral Med Oral Pathol Oral Radiol. 2012;113(6):817-26.
[15] Bornstein M, Imaging (radiology) in treatment planning and follow-up. Presurgical imaging in implant treatment: from guidelines to clinical use The 4th EAO Consensus Conference 11-14 February 2015, Pf├żffikon, Schwyz, Switzerland Congress Scientific Report┬Ā 2016; 1:45-46.
[16] Wheeler S, Bollinger C. Complication or substandard care? Risks of inadequate implant training. J Calif Dent Assoc 2009;37(9):647-51.